- Видео : Преэклампсия, эклампсия ч1
- Специфика определений
- Особенности классификационных проявлений
- Характерная симптоматика
- Специфика первой помощи
- Лечебные мероприятия
- Правила профилактики
- Причины эклампсии у беременных
- Виды заболевания
- Признаки эклампсии и симптоматика
- Диагностика
- Первая помощь при эклампсии
- Лечение эклампсии беременных
- Профилактика
Время чтения: мин.

Алгоритм при преэклампсии тяжелой степени используют для своевременной помощи при появлении симптомов поражения нервной системы, указывающих на тяжелую степень преэклампсии на фоне гипертонии выше 140 и 90 мм.рт.ст. с белком в моче. К ним относится головная боль, боль в надчревьи, тошнота, рвота или их сочетание, нарушение со стороны органов зрения по типу мелькания «мушек» или «пелены» перед глазами, иногда полное его исчезновение. Если беременная находится в стационаре, то прежде всего необходимо:
- позвать на помощь всех свободных из персонала в отделении и анестезиолога-реаниматолога с бригадой
- больную уложить на ровную поверхность повернув голову набок и предупредить травмы женщины оградив ее подручными вещами от ударов
- рекомендовано болюсное введение 25% раствора магния сульфата 20мл на протяжении 10минут, а затем переходим на поддерживающую терапию в зависимости от уровня систолического артериального давления доза и скорость введения будут изменяться.
- гипотензивные препараты показаны при давлении 160 и 100мм.рт.ст. и выше и лучше всего использовать нифедипин10мг под язык и через 30 минут дозу повторяем под контролем давления или коринфар, так как он не проникает через гематоэнцефалический барьер.
- дальнейшее наблюдение и лечение проводится в палате интенсивной терапии во время которого проводится подготовка женщины к родоразрешению.
Неотложная помощь при преэклампсии рассмотрена выше, а вот что касается родоразрешения постараемся разобрать основные моменты. Одним из основных заданий при выявлении у женщины тяжелой преэклампсии есть подготовка беременной к родоразрешению. В случае не готовности родовых путей показано применение фолликулина или простагландинов местно. Если данное состояние возникло до 37 недель беременности проводять профилактику РДС-синдрома, а если после 37 недель и готовых родовых путях показаны вагинальные самостоятельные роды на фоне адекватного обезболивания. Кесарево сечение проводят при неэффективности подготовки родовых путей, ухудшение состояния плода. Для третьего периода родов обязательным является выскабливание полости матки.
Преэклампсия – алгоритм оказания помощи рассмотрен выше, а теперь перейдем к эклампсии, как самой тяжелой формой преэклампсии.
Неотложная помощь при эклампсии. Алгоритм заключается в оказании помощи на месте, независимо где находится женщина показано уложить ее на ровную поверхность, голову повернуть набок, освободить полость рта и оградить от травм и повреждений.  После судорог женщина доставляется в отделение реанимации или интенсивной терапии, а если приступ судорог произошел в домашних условиях, тогда вызов скорой помощи должен быть незамедлительным. В стационаре проводится кислородотерапия и противосудорожная терапия как и при тяжелой преэклампсии. Для контроля функции жизненно важных органов и систем проводится катетеризация магистральных сосудов, мочевого пузыря и постановка назогастрального зонда. Если женщина в коме или приступы судорог продолжаются показано переведение женщины на ИВЛ. При отсутствии доступа венозного применяют кратковременный в/в наркоз тиопенталом натрия или масочный фторотановый наркоз. При недостаточной гипотензии на фоне магнезии применяют вазодилятаторы для устранения сосудистого спазма. Лечения проводится и после родоразрешения, которое проводится в зависимости от акушерской ситуации.
После судорог женщина доставляется в отделение реанимации или интенсивной терапии, а если приступ судорог произошел в домашних условиях, тогда вызов скорой помощи должен быть незамедлительным. В стационаре проводится кислородотерапия и противосудорожная терапия как и при тяжелой преэклампсии. Для контроля функции жизненно важных органов и систем проводится катетеризация магистральных сосудов, мочевого пузыря и постановка назогастрального зонда. Если женщина в коме или приступы судорог продолжаются показано переведение женщины на ИВЛ. При отсутствии доступа венозного применяют кратковременный в/в наркоз тиопенталом натрия или масочный фторотановый наркоз. При недостаточной гипотензии на фоне магнезии применяют вазодилятаторы для устранения сосудистого спазма. Лечения проводится и после родоразрешения, которое проводится в зависимости от акушерской ситуации.
Первая помощь при эклампсии беременных проводится в строгом порядке, так как она имеет очень серьезные последствия и угрозу жизни не только для плода, но и для матери. Поэтому, при проявлении признаков эклампсии нужно:
- Уложить на ровную поверхность, на левый бок, при этом голову повернуть в сторону, а вокруг тела положить одеяла и подушки
- В рот вставить роторасширитель и языкодержатель, а при их отсутствии ложку, обернутую тряпкой – для профилактики западания языка и асфиксии
- Полость рта очистить от слизи, пены и рвотных масс
- В случае остановки дыхания провести непрямой массаж сердца.
Эклампсия: неотложная помощь – алгоритм оказания помощи на догоспитальном этапе:
- Вызвать скорую помощь
- Обеспечить защиту женщины от ударов
- Обеспечить проходимость дыхательных путей с помощью положения на левом боку и повернув голову на бок, при этом в рот вставить ложку
- Насильно женщину не держать
- После судорог очистить полость рта
Эклампсия: первая помощь, прежде всего, направлена на поддержание и восстановление функции всех органов и систем, при этом необходимо проводить контроль давления, пульса, дыхания и функции почек и печени.
Итак, первая помощь при преэклампсии и эклампсии должна заключаться в госпитализации всех беременных в акушерско – физиологическое отделение. Судорожная готовность купируется на месте оказания помощи, перед транспортировкой в лечебное заведение.  С этой целью используют рауседил, сибазон 0.5%, дроперидол 0.025% или 2% промедол. При высоком давлении применяют ганглиоблокаторы для оказания неотложной помощи. В случае высокой судорожной готовности и необходимости проведения неотложных манипуляций применяют кислородно-закисный наркоз.
С этой целью используют рауседил, сибазон 0.5%, дроперидол 0.025% или 2% промедол. При высоком давлении применяют ганглиоблокаторы для оказания неотложной помощи. В случае высокой судорожной готовности и необходимости проведения неотложных манипуляций применяют кислородно-закисный наркоз.
Из вышеизложенного материала мы понимаем на сколько актуальны внедрения клинических рекомендаций по оказанию неотложной помощи при преэклампсии и таком ее грозном осложнении, как эклампсия, так как несвоевременная их диагностика и неправильное оказание помощи увеличивают риск материнской и пренатальной смертности.
Видео : Преэклампсия, эклампсия ч1
Об эклампсии беременных, к счастью, не знают большинство счастливых мамочек, так как подобное состояние встречается лишь у 0,05 % женщин. Однако среди проблем современного акушерства вопрос о диагностике и лечении этого недуга стоит как никогда остро и требует дальнейшего изучения, ведь отечественная и зарубежная гинекология трактует его по-разному.
Этому опасному состоянию предшествует его разновидность, называемая преэклампсией. Такие патологические изменения в организме фиксируются у 5-10% беременных женщин. Из нашей статьи вы узнаете, почему возникают эти опасные недуги, как их распознать и устранить.

Специфика определений
Эклампсия и преэклампсия – состояния патологических нарушений в организме беременной женщины. Ни первый, ни второй недуг нельзя назвать самостоятельной болезнью, так как они являются следствием недостаточной функциональности систем и заболеваний внутренних органов. При этом их симптоматические проявления всегда сопровождаются нарушениями работы центральной нервной системы разной степени тяжести.
Эклампсия и преэклампсия – состояния, которые встречаются только у беременных, у женщин во время родов и в первые сутки после родоразрешения.
Состояние возникает как следствие нарушений взаимосвязи в цепочке мать-плацента-плод во время беременности. Причины и симптомы патологии разнятся, поэтому в мировой медицинской практике до сих пор нет единого подхода к ее классификации. Так, в акушерстве Америки, Европы и Японии подобные синдромы связывают с проявлениями артериальной гипертензии во время беременности. Российские медики считают, что подобные проявления – гестозы, вернее, их осложненные судорогами формы.
Преэклампсия – синдром, развивающийся во втором триместре беременности, с характерными признаками стойких гипертонических нарушений, которые сопровождаются отеками и появлением белка в моче.
Эклампсия – ярко проявляющаяся симптоматика нарушения функционирования головного мозга, главным признаком которого является приступ судорог, быстро переходящих в кому. Припадки судорог и коматозное состояние являются следствием сбоя функционирования центральной нервной системы из-за превышенных показателей артериального давления.

Особенности классификационных проявлений
Всемирная организация здравоохранения рассматривает патологические нарушения в такой последовательности:
- Хроническое течение артериальной гипертензии, зафиксированное до наступления зачатия;
- Гипертензия, возникшая как реакция организма на появление и развитие плода во время беременности;
- Легкая стадия преэклампсии;
- Тяжелая стадия преэклампсии;
- Эклампсия.
Развитие эклампсии не всегда происходит по рассмотренной схеме: она может возникнуть и после легкой степени преэклампсии.
Отечественное акушерство придерживается другой классификации патологии. В отличие от зарубежных коллег, российские медики предполагают, что преэклампсия длится малый промежуток времени, за которым наступает эклампсия. В Европе и Америке преэклампсию диагностируют, если показатели артериального давления превышают 140/90 мм. рт. ст., на теле женщины явно видны отеки, а количество белка в суточной дозе мочи составляет больше 0,3 г/л.
Эти же признаки российские специалисты классифицируют как нефропатию, степень тяжести которой определяют по выраженности симптоматики. Стадия преэклампсии диагностируется в том случае, если к 3 описанным выше признакам присоединяются следующие симптомы:
- Головная боль;
- Ухудшение четкости зрения;
- Рвота, сопровождающаяся болью в животе;
- Резкое снижение количества выделяемой мочи.
То есть, зарубежные специалисты считают нефропатию неотложным состоянием, требующим немедленной госпитализации.
Развитие нефропатии и степени ее проявления представлены в таблице.

Тяжелая степень относится к числу осложненных форм патологии, когда к повышенному давлению и протеинурии присоединяется такая симптоматика:
- Нарушение качества зрения;
- Сильные приступы головной боли;
- Болевой синдром в желудке;
- Тошнота, сопровождающаяся рвотой;
- Готовность к припадкам судорог;
- Массивная отечность по всему телу;
- Резкое снижение выделения порции мочи за сутки;
- Боль при пальпации печени;
- Изменение лабораторных показателей крови.
Чем тяжелее форма патологических изменений, тем больше вероятность того, что растущий эмбрион не выдержит медикаментозной терапии, а развитие плода будет прекращено.
Также выделяют формы заболевания, течение которых зависит от времени их возникновения:
- Проявления во время периода вынашивания ребенка. Самая распространенная форма патологии. Угрожает жизни матери и малыша. Есть опасность прерывания беременности, когда плод не выдерживает воздействия медикаментозных препаратов, используемых для лечения.
- В период родоразрешения у женщин. Проявляется в 20% из всех зафиксированных случаев. Несет опасность для жизни малыша и матери. Приступ провоцируют роды.
- Патология, развивающаяся после рождения ребенка. Появляется очень редко в первые сутки после родов.
Все формы эклампсии развиваются по одной схеме, следовательно, симптомы и лечение у них будут идентичны.
Следует остановиться и на классификации, которая базируется на нарушениях функционирования какого-либо органа. В этом случае клиническая картина болезни будет разной.
- Типичная форма. Проявляется сильнейшей отечностью всего тела, высоким показателем давления крови,внутричерепного давления, протеинурией.
- Нетипичная форма. Возникает в результате длительной родовой деятельности у рожениц со слабой нервной системой. Проявляется отеком мозга без выраженных симптомов отечности подкожной клетчатки. При этом наблюдаются незначительные превышенные показатели давления и протеинурия умеренной степени.
- Состояния, в которых проявляется почечная эклампсия, отличаются от 2 предыдущих. Отеки и превышенные показатели артериального давления незначительные. Характеризуется большим скоплением жидкости в полости брюшины и плодном пузыре.
Характерная симптоматика
У больных с судорожной формой гестоза проявления патологии можно объединить в систему общих симптомов, с которыми нужно ознакомиться перед оказанием неотложной помощи при эклампсии. К ним относятся такие проявления:
- Стойкое повышение показателей артериального давления;
- Отечность, которая чаще всего охватывает верхние части тела;
- Частые припадки судорог, продолжительность которых составляет 1-2 минуты, имеют маленькие промежутки между собой. Возможна потеря сознания на незначительное время.
- Эклампсический статус. Частые припадки судорог возникают, когда женщина находится в состоянии комы и не приходит в сознание.
Судорожный симптом – яркое последствие эклампсии. Стадии его развития и характерная симптоматика каждого этапа представлены в таблице.
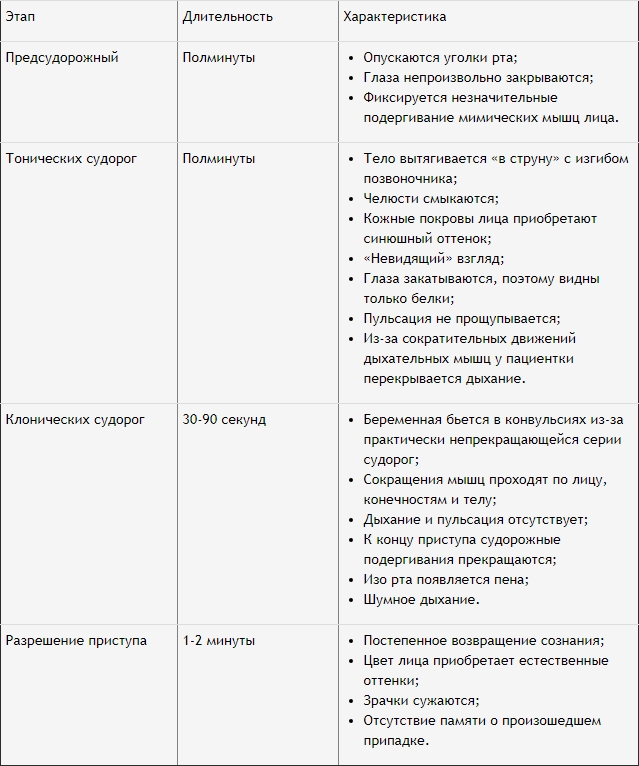
После этапа клинических судорог женщина может не прийти в себя. В этом случае наступает состояние комы, которая развивается под воздействием отека мозга. Продолжительность комы зависит от времени устранения отека. Чем дольше он длится, тем меньше шансов на благоприятный исход.
Любой из описанных выше симптомов требует оказания неотложной помощи, будь то эклампсия или преэклампсия. Пациентку нужно немедленно отправить в стационар гинекологического отделения, предварительно предоставив эклампсическую помощь неотложного характера при приступе.
Специфика первой помощи
Учитывая то, что тяжелое состояние гестоза основывается на судорожном синдроме, без квалифицированной помощи медицинского персонала не обойтись. Методы лечения также будут назначены врачом, а алгоритм неотложной помощи при эклампсии будет следующим:
- Вызовите бригаду скорой медицинской помощи, сообщив диспетчеру о крайне тяжелом состоянии беременной женщины;
- Необходимо уложить пациентку на левый бок;
- Обложить женщину мягкими вещами: одеялами, подушками, пледами. Так можно предупредить травмирование во время припадка;
- В случае необходимости зафиксировать язык, чтобы он не запал;
- Между приступами судорог аккуратно устранить изо рта скопившиеся рвотные массы.
Чтобы устранить повторный приступ серийных припадков, можно ввести раствор магнезии внутривенно.
Возможности транспортировки определяются прибывшими медиками, а помощь будущей матери следует проводить в реанемобиле, так как для восстановления дыхания может понадобиться искусственная вентиляция легких. Там же проводят экстренные мероприятия по снижению показателей артериального давления.

Лечебные мероприятия
На начальном этапе лечения для беременных и рожениц целесообразно использовать препараты, купирующие судороги и снижающие показатели артериального давления. Параллельно проводят купирование отечности, которая ухудшает общее состояние женщины.
Использование какого-то одного направления терапии только усугубит состояние больной: использование противосудорожных средств без нормализации артериального давления бессмысленно.
Проведение сульфата-инфузионной терапии включает в себя использование таких препаратов.
- Лекарства, устраняющие судороги:
- Экстренные (Дроперидол, Магнезия);
- Поддерживающие (Фулсед, Андакин);
- Усиливающие успокоительный эффект (Глицин, Димедрол).
- Препараты, снижающие показатели артериального давления:
- Экстренные (Нифедилин);
- Поддерживающие (Метилдопа).
Контролировать артериальное давление, принимая лекарственные средства, нужно в течение всей беременности. Все медикаментозные препараты применяют внутривенно или внутримышечно.
Если приступы тяжелые, плохо поддающиеся лечению, показано экстренное родоразрешение. К числу показаний к его проведению относят такие симптомы:
- Кровотечение из родовых путей;
- Отслойка плаценты;
- Гипоксия плода.
При этом к стимулированию родовой деятельности приступают после купирования приступа судорог, выбирая естественный метод родоразрешения, так как анестезия при кесаревом сечении может спровоцировать очередной приступ.
Во всех остальных случаях проводится терапия магнезией и назначенными лекарственными средствами до уточнения степени тяжести патологии и общего состояния здоровья матери и малыша.
Правила профилактики
Профилактика опасных состояний – важная составляющая сохранения здоровья будущей мамы. Профилактические меры применяют в таких случаях:
- У беременной уже наблюдались приступы эклампсии и преэклампсии в анамнезе;
- Приступы случались у близких родственниц женщины: мамы или сестры.
Профилактические мероприятия заключаются в использовании Аспирина с середины второго триместра (от 75 до 120 мг ежедневно по назначению врача) и средств, содержащих кальций (1 г в сутки).
С самых ранних сроков беременности формируется особая система взаимодействия организма матери с зародышем. В гинекологии она получила название «система мать-плацента-плод». Благодаря ей тело женщины не отторгает эмбрион, а наоборот: способствует его сохранению и развитию.
Однако у части беременных может произойти нарушение функционирования этой системы, которое приводит к эклампсии – состоянию, при котором наблюдается дисфункция жизненно важных органов матери, несущая прямую угрозу как жизни женщины, так и жизни плода.
До настоящего времени не существует единого мнения о том, почему начинается этот недуг, однако достоверно известно, что его появление характерно только для беременных, рожениц и родильниц. В акушерской практике различаются два состояния позднего гестоза: преэклампсия и эклампсия, но, что это такое простым языком?
Преэклампсия – это состояние, при котором возникает поражение нервной системы, печени, почек, развивается артериальная гипертония.
Эклампсия – это состояние, требующее неотложной госпитализации, оно может развиваться у пациенток с преэклампсией, а также существовать как самостоятельная форма тяжелого заболевания.
Причины эклампсии у беременных

Поскольку эклампсия представляет собой нарушение функционирования системы «мать-плацента-плод», то в качестве причин выступают заболевания, которые уже имелись у женщины до зачатия ребенка. Во время беременности эти патологии могут быть пусковым механизмом к началу тяжелой степени гестоза. Среди причин эклампсии выделяют следующее:
- Фетоплацентарная недостаточность (ФПН) – состояние, при котором кровотоки плаценты начинают функционировать плохо. Оценить состояние артерий может только врач при допплер-исследовании.
- Тромбофилия – генетическое заболевание, предполагающее особую мутацию генов, которые провоцируют тромбообразование. Во время беременности тромбофилия становится активна и на поздних сроках является причиной развития ФПН.
- Мутации гена eNOS — оказывают влияние на работу сосудов. При наличии генетического дефекта организм женщины может воспринять плод как инородное тело и попытаться избавиться от него.
- Дефекты прикрепления плаценты к стенкам матки — обуславливают ухудшение питания плода, провоцируют появление ФПН. При данной патологии нарушение кровотока может сформироваться как постепенно, так и внезапно.
Помимо причин существуют факторы риска появления эклампсии и преэклампсии. В самом начале беременности, при постановке на учет, гинеколог должен обратить внимание на их наличие и назначить пациентке соответствующую терапию для того, чтобы факторы риска не спровоцировали начало тяжелого гестоза.
- Хроническая гипертония;
- Многоплодная беременность;
- Наличие эклампсии или преэклампсии в акушерском анамнезе;
- Наличие эклампсии или преэклампсии в акушерском анамнезе матери, бабушки, тети или сестры;
- Старородящие женщины (возраст более 40 лет на момент беременности).
Особо пристальное внимание состоянию пациентки нужно уделить в том случае, если один или несколько факторов риска развития гестоза сочетаются с тем, что женщина вынашивает первую по счету беременность.
Виды заболевания
В целом эклампсию можно разделить на два вида: по степени тяжести болезни и по времени ее возникновения. В зависимости от этого будет определяться схема лечения и оцениваться риск для здоровья матери и плода.
Российская классификация стадий развития гестоза несколько отличается от той, что принята в странах Европы. По мнению отечественных специалистов, преэклампсия является начальной стадией эклампсии.
Степень тяжести болезни
- Легкая преэклампсия – предполагает артериальное давление в пределах 140 – 170/90 – 110 мм рт. ст. При этом в анализе мочи будет определяться протеинурия — повышенное содержание белка (более 0, 3 г/л).
- Тяжелая преэклампсия – предполагает артериальное давление выше границы 170/110 мм рт. ст. Протеинурия носит ярко выраженный характер.
Время возникновения болезни
- Эклампсия при беременности – встречается чаще всего, несет угрозу жизни матери и ребенка. Лечение осложняется тем, что плод может не перенести определенные препараты для купирования приступов.
- Эклампсия при родах – возникает примерно в 20% всех случаев, несет угрозу жизни женщины и ребенка. В данном случае провокатором приступов служит родовая деятельность.
- Эклампсия после родов – возникает очень редко, развивается в течение суток после появления ребенка на свет.
Признаки эклампсии и симптоматика

Несмотря на разнообразие видов, признаки эклампсии обладают определенной схожестью, поэтому их можно выделить в общий перечень:
- Повышение артериального давления – в зависимости от того, до какой отметки оно увеличилось, врач будет определять степень тяжести болезни.
- Отеки – чем тяжелее состояние пациентки, тем более сильной является задержка жидкости в ее организме. Отекает, в основном, верхняя часть туловища (лицо, руки).
- Серия судорожных припадков – многочисленны, длятся 1-2 минуты. Промежутки между судорогами маленькие. Потеря сознания кратковременна.
- Эклампсический статус – серия судорожных припадков, при которой пациентка находится в коме и не приходит в сознание.
Характеристика судорожного припадка
Приступ начинается с непроизвольных сокращений мимической мускулатуры лица. Через непродолжительный промежуток времени в процесс вовлекается вся мускулатура тела. Женщина теряет сознание, появляются клонусы конечностей. После серии клонусов наступает кома.
Диагностика
Постановка диагноза осложняется тем, что у эклампсии нет специфических симптомов, которые соответствовали бы только ей. Судороги, отеки и протеинурия могут быть симптомами других заболеваний, не имеющих к гестозу никакого отношения.
В настоящее время проблема определения эклампсии активно изучается, а для постановки диагноза врачи применяют специальные обследования и анализы, которые выявляют начальную стадию заболевания — преэклампсию:
- Систематическое измерение АД. Причем, для подтверждения эклампсии необходимо следить за состоянием АД в динамике.
- Анализ мочи на определение количества белка. Здесь важна суточная проба (проба по Зимницкому).
Если показатели говорят о наличии преэклампсии, то последующие судорожные припадки будут указывать на то, что патологические процессы в организме женщины вступили в самую тяжелую стадию своего развития – эклампсию.
Первая помощь при эклампсии

Поскольку тяжелые степени гестоза предполагают наличие судорожных припадков, то самолечение необходимо полностью исключить. Первая помощь при эклампсии будет сводиться к следующим действиям:
- Вызвать скорую (скорее всего должны прислать реанемобиль).
- Женщину уложить на левый бок, вокруг нее соорудить валики из одеял. Эта мера предосторожности поможет больной избежать травм до приезда врачей. К тому же, такая поза обеспечит свободный отток пены, выделяющейся во время приступа.
- Язык зафиксировать во избежании его западания в полость глотки.
- В промежутках между приступами удалить изо рта рвотные массы и пену.
Пресечь повторную серию судорог можно с помощью внутривенного введения магнезии (20 мл 25% раствора в течение 30 минут).
Важно помнить — в экстренных случаях можно позвонить по номеру 03 и попросить дежурного врача дать вам указания к действиям, которые нужно предпринять до тех пор, пока бригада скорой помощи находится в пути.
Лечение эклампсии беременных
Терапия при тяжелом гестозе состоит из двух этапов. Сначала необходимо купировать судороги, а затем – снизить артериальное давление. Одновременно с этим необходимо устранить отеки, чтобы облегчить состояние женщины.
Однако это лишь вспомогательная мера при лечении эклампсии. Основными действиями должны быть нормализация давления и противосудорожная терапия. Важно придерживаться определенной последовательности в назначении лечения.
Так, снижение давления без устранения судорог не даст ожидаемого эффекта и вообще будет затруднительно, так как беременная не сможет принять таблетки или микстуру из-за высокого тонуса мышц, который возникает при судорожных припадках.
Противосудорожная терапия
Все медикаменты, предназначенные для купирования судорог, можно разделить на три категории:
- Препараты, предназначенные для экстренного воздействия: 25% раствор магнезии, Дроперидол, Диазепам.
- Препараты, предназначенные для поддерживающей терапии: 25% раствор магнезии в дозировке 2 г в час, Фулсед, Седуксен, Андаксин.
- Препараты, усиливающие седативный эффект: Димедрол, Глицин.
Дозировку должен назначать врач . Все противосудорожные препараты имеют свойство ощутимо расслаблять мышцы и вызывать чрезмерную сонливость. Если приступы эклампсии удалось купировать и родоразрешение при этом не состоялось, то терапию следует повторять на протяжение всего срока беременности, чтобы избежать новых проявлений гестоза.
Гипотензивная терапия
Проводится после купирования судорог. Важно не просто разово снизить высокое артериальное давление, но и удерживать его в пределах нормы — это бывает непросто, если при эклампсии было принято решение не делать экстренного родоразрешения.
- Препараты, предназначенные для экстренного воздействия: Нифедилин, Натрия нитропруссид (внутривенно, максимально — 5 мкг на 1 кг веса в минуту.)
- Препараты, предназначенные для поддерживающей терапии: Метилдопа.
Средства против высокого давления должны приниматься до конца беременности, чтобы приступы не повторились. Гипотензивную терапию необходимо проводить в первую очередь только в том случае, если у пациентки существует угроза кровоизлияния в мозг.
В тяжелых случаях эклампсии в качестве лечения показано родоразрешение независимо от срока беременности и состояния плода. В данном случае на кону стоит жизнь матери, поэтому должны быть предприняты все возможные меры по ее спасению. Однако при организации родов должны быть соблюдены следующие условия:
- Судороги должны быть купированы. Начинать родоразрешающие процедуры нужно только спустя несколько часов после прекращения приступа.
- По возможности роды необходимо произвести через естественные пути. Кесарево сечение предполагает общую анестезию, которая может спровоцировать новую волну судорог после выхода из наркоза.
- Родовую деятельность необходимо стимулировать искусственным путем. Важно уложиться в период, когда приступ отступил — при его возобновлении мышцы всего тела снова придут в тонус и рождение ребенка станет затруднительным.
Профилактика
Профилактические меры по предупреждению эклампсии назначаются либо тем пациенткам, которые имели этот состояние в анамнезе, при вынашивании предыдущих беременностей, либо тем, у кого приступы уже случались и есть необходимость предотвратить новые.
Гинеколог может назначить прием препаратов кальция, либо аспирин. В зависимости от состояния женщины и плода эти препараты прописываются на весь срок, либо на какой-то определенный промежуток времени, пока врач не убедится в том, что пациентка вне опасности.
Лечение эклампсии у беременной требует незамедлительного вмешательства специалиста, поэтому все действия ее родственников должны сводиться лишь к оказанию первой помощи до приезда бригады медиков.
