Ультразвуковая оценка рубца на матке
![]()
Эту статью я написал скорее для врачей и для самого себя в попытке разобраться в этом вопросе.
Для течения беременности и прогноза предстоящих родов с рубцом на матке важное значение имеет характер заживления рубца. В зависимости от характера заживления рубец может считаться полноценным, или состоятельным, и неполноценным, или несостоятельным.
Формирование неполноценного рубца на матке является хоть и не частым, но опасным последствием родов путём операции кесарево сечение, которое может стать причиной осложнений в последующие беременности. Эти осложнения могут включать: беременность в рубце на матке; приращение плаценты; расхождение или разрыв рубца.
На сегодняшний день существует неопределенность в отношении факторов, которые приводят к формированию неполноценного рубца и в отношении того, как распознать такой рубец.
В последние годы было проведено немало исследований с использованием ультразвука, которые описывают рубцы как неудовлетворительно, или плохо, неполно или неадекватно зажившие, но при этом совсем немного данных, чтобы связать морфологию рубца с функциональной целостностью нижнего сегмента матки.
Используется различная терминология, методы оценки и, как следствие, регистрируются различные результаты, однако до сих пор не существует консенсуса относительно распространенности, клинического значения и наиболее подходящего метода для оценки рубцов на матке.
Учитывая рост количества родов путём операции кесарево сечение (КС), становится все более важной разработка единого стандарта, который поможет выявить женщин с высоким риском осложнений, связанных с рубцом после КС.
Состоятельный рубец на матке — одно из главных условий консервативного ведения родов у строго отобранной группы женщин, перенесших кесарево сечение и реконструктивно-пластические операции на матке. Наличие состоятельного поперечного рубца на матке (что морфологически соответствует практически нормальному состоянию миометрия нижнего сегмента) обусловливает значительное уменьшение частоты развития акушерских и перинатальных осложнений.

С другой стороны, на сегодняшний день не достаточно исследований, позволяющих прийти к пониманию, может ли визуальная оценка рубца с помощью УЗИ рассказать нам что-нибудь о его состоятельности.
Это не значит, что специалисты УЗД расписались в собственной беспомощности. Многое уже сделано в этом направлении.
Но прежде, чем обсуждать ультразвуковые особенности оценки рубца на матке, давайте разберёмся, а что собственно мы должны/хотим увидеть?
Мне казалось, что лучше всего о полноценности и неполноценности рубца нам может рассказать гистологическое исследование.
Морфологическая характеристика заживления рассеченной стенки матки
При изучении характера восстановительного процесса в матке после миомэктомии, резекции двурогой матки, перфорации её и кесарева сечения было показано, что заживление рассеченной стенки матки может происходить путем как субституции (неполноценная регенерация), так и реституции (полноценная регенерация). При последнем виде заживления рубец в месте повреждения не выявляется.
Результаты экспериментальных исследований показывают, что в месте разреза тела матки через 1 сутки происходит слипание краев раны за счет фрагментов коллагеновых пучков, нитей фибрина, содержащих эритроциты, лейкоциты, лаброциты (тучные клетки), макрофаги, полибласты. В начале регенерации миометрия происходит размножение миоцитов и новообразование лимфатических и кровеносных сосудов. В стенках последних на 5—7-е сутки появляются эластические волокна, а фибробласты начинают продуцировать коллаген. К 20-му дню завершается врастание миоцитов в поврежденную область и восстанавливается аргирофильный каркас миометрия.
При неполноценном восстановительном процессе в гистологических препаратах среди участков миометрия нормального строения обнаруживали выраженные разрастания гиалинизированной ткани, среди которых располагались пласты атрофированных мышечных волокон. Отмечена также выраженная дезорганизация соединительной ткани: очаговый отек и разволокнение её, особенно вокруг сосудов, отек сосудистой стенки, ее значительный очаговый склероз и деформация.
Проведенные гистохимические исследования подтверждали прогрессирующий склероз соединительной ткани. Склеротические процессы выявляли также в прилежащих к рубцу тканях.
В работах многих авторов было убедительно показано, что на характер заживления рассеченной стенки матки влияет большое число факторов: состояние организма беременной перед родами, характер микрофлоры генитального тракта, длительный безводный промежуток, локализация разреза на матке и методика его ушивания, использованный шовный материал, продолжительность оперативного вмешательства, степень кровопотери и адекватность ее восполнения, проведенная в послеоперационном периоде инфузионно-трансфузионная и профилактическая антибактериальная терапия, послеоперационные гнойно-септические заболевания. Некоторые акушерские осложнения и экстрагенитальные заболевания (тяжелые формы гестозов, предлежание и преждевременная отслойка нормально расположенной плаценты, ожирение, анемия, хронические инфекции) приводят к развитию вторичного иммунодефицита, в условиях которого происходит неполноценная репарация рассеченной стенки матки.
При осложненном течении послеоперационного периода существенно ухудшается заживление рассеченной стенки матки, отмечается замещение гладкомышечных клеток пучками грубой волокнистой соединительной, нередко гиалинизированной ткани. В миоцитах выявляются признаки дистрофии. Установлены выраженные изменения сосудистой системы на участках бывшего повреждения миометрия: новообразованные кровеносные сосуды мелкого калибра с тонкими ломкими стенками (нередко отмечались экстравазаты).
Эластические волокна обнаруживали в небольшом количестве, нередко они были фрагментированными. В наиболее тяжелых случаях в месте бывшего повреждения передней стенки матки обнаруживали соединительнотканную пластинку, состоявшую из грубой волокнистой соединительной ткани с коллагеновыми волокнами, кровеносные сосуды и миоциты на данном участке отсутствовали.
В работах ряда исследователей установлено, что в отдаленном послеоперационном периоде в рубце могут прогрессировать склеротические процессы: мукоидное набухание, фибриноидные изменения и гиалиноз соединительной ткани и сосудов, деструкция и распад коллагеновых волокон на белковую и полисахаридную составные части. Вследствие этого врастающие в рубец мышечные волокна с течением времени подвергаются атрофии, т.е. происходит демускуляризация рубца. Все это свидетельствует о прогрессирующей неполноценности заживления данного разреза матки.
Следует уточнить, что клиницисты и морфологи вкладывают разный смысл в понятие «рубец на матке». В клиническом аспекте этим термином обозначают ситуацию, которая возникает у женщин после кесарева сечения или реконструктивно-пластических операций независимо от характера заживления рассеченной стенки матки.
Как я уже говорил, заживление разреза матки может происходить в виде полной (реституции) и неполной (субституции) регенерации. Именно при последнем варианте репарации рассеченной стенки матки речь может идти о наличии морфологического понятия «рубец на матке», т.е. в случае гистологического обнаружения выраженного разрастания гиалинизированной или фиброзной ткани.
Ну вот, казалось бы, и всё понятно!
Если заживление разреза матки произошло по типу реституции, то во время УЗИ рубец будет либо невидим, либо плохо различим на фоне неизменённого миометрия, и такой рубец следует считать полноценным. Если же область рубца явно выделяется за счёт своей гипер или гипоэхогенности, неоднородности по эхоструктуре и толщине, то значит, заживление тканей шло по типу субституции, и такой рубец следует считать неполноценным.
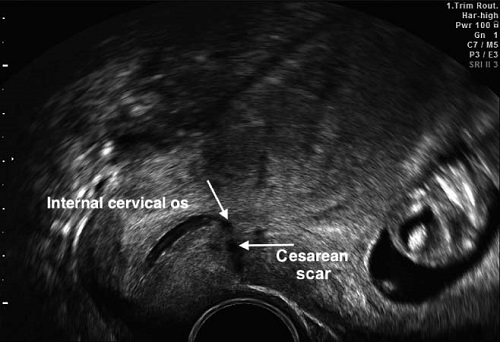
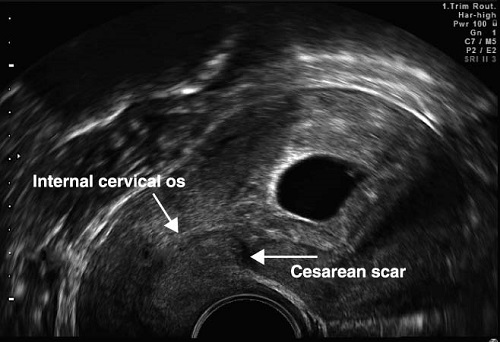
Проблема заключается в том, что при таком подходе подавляющее большинство женщин с рубцом на матке увидит заключение «НЕСОСТОЯТЕЛЬНЫЙ РУБЕЦ НА МАТКЕ!» со всеми вытекающими последствиями в виде «Какой ужас. Вам вообще нельзя было беременеть, а эту беременность лучше прервать. За этим нужно ежедневно следить. Это очень опасно. »
Там где тонко, там и рвётся
Помимо эхоструктуры рубца, можно оценивать его толщину. И если рубец тонкий, то считать его несостоятельным. Но тут мнения учёных тоже расходятся. Когда измерять (до беременности, на раннем сроке, перед родами), как измерять (трансабдоминально, трансвагинально, с использованием метода гидросонографии), какую толщину считать границей между нормой и ненормой?
По данным проведенного клинико-морфологического анализа под руководством А.Н. Стрижакова и В.А. Лебедева (материал для исследования получали во время повторных операций кесарево сечение):
Полноценным следует считать нижний сегмент матки при:
• его толщине не менее 4—5 мм;
• четко определяемом слое миометрия по всей длине бывшего разреза на матке;
• отсутствии локальных истончений в этой области.
К признакам несостоятельности поперечного рубца следует относить:
• толщину ткани нижнего сегмента менее 3 мм;
• наличие в ней рубцовых изменений по всей длине или локальных.
Исследование Rozenberg показало, что на сроке 36-38 недель беременности толщина миометрия в области нижнего сегмента ≥3,5мм говорит о высокой (99.3%) безопасности вагинальных родов. Толщина истмуса Методика оценки рубца на матке:
В целом, существует три слоя, которые могут быть идентифицированы в области нижнего сегмента матки во время беременности, используя B-режим: хориоамниотическая мембрана с децидуальным эндометрием; мышечный слой; пузырно-маточная складка.
При проведении операции КС поперечный разрез производится на 2-3см ниже верхнего края пузырно-маточной складки, а в случае экстренного КС при полном открытии, разрез часто смещается гораздо ниже, к внутреннему зеву.
Рубец обычно хорошо определятся вне беременности и в первом триместре беременности, чаще как гипо или, реже, гиперэхогенная линия на передней стенке нижнего сегмента, лежащая между пузырно-маточной складкой и внутренним зевом шейки матки.
Большинство исследователей предлагают измерять только мышечный слой, используя термин Толщина Остаточного Миометрия (ТОМ).
Есть работы, посвящённые оценке «ниши» под рубцом, или «дефект рубца», как её ещё называют.
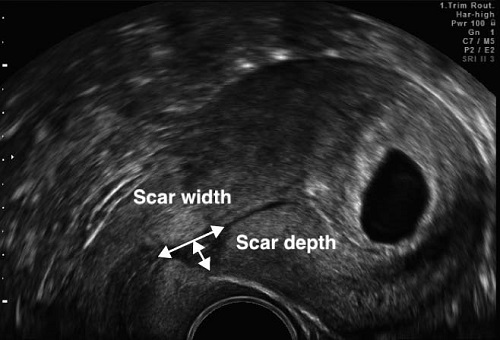
Считается, что если глубина «ниши/дефекта» более 50% по отношению к ТОМ, то риск осложнений со стороны рубца во время беременности и родов повышен.
И так, отправляя беременную женщину на УЗИ рубца на матке, акушер-гинеколог должен понимать, что:
УЗИ в данном вопросе является лишь вспомогательным методом обследования, позволяющим выявить группу женщин, у которых риск осложнений, связанных с рубцом выше, чем у большинства.
Исследование рубца более объективно вне беременности и в первом триместре беременности. Адекватно оценить толщину рубца в конце второго – третьем триместре, тем более на всём его протяжении очень часто не представляется возможным.
Решение о возможности ведения родов через естественные родовые пути при наличии рубца на матке принимается акушером-гинекологом в родильном доме в сроке близком к доношенному на основании целого ряда данных анамнеза и клинико-лабораторных обследований, а не на основании измеренной с помощью УЗИ в каком-то месте толщины нижнего сегмента матки.
Если вопрос о самопроизвольных родах не стоит, то динамическое УЗИ рубца на матке во 2-3 триместрах не целесообразно, так как, во-первых, до сих пор нет понимания того, может ли визуальная оценка рубца с помощью УЗИ рассказать нам что-нибудь о его состоятельности, а во-вторых, даже угрожающий разрыв матки по рубцу сопровождается определенным симптомокомплексом (тошнота, рвота, боли в эпигастрии, мигрирующие в нижние отделы, боли в пояснице, по типу почечной колики, прогрессирующее паническое состояния, чувство жара, тахикардия, снижение АД, нарастающая локальная болезненность в надлобковой области). В приказе № 572н, приложение 5, есть пункт "УЗ-контроль состояния рубца", но регламента каким образом это делать или как часто контролировать, на законодательном уровне, не существует, поэтому давайте не будем сами себе создавать проблемы и перекладывать ответственность.
УЗ оценка состояния рубца после консервативной миомэктомии невозможна.
Врачам УЗД в заключении следует избегать оценки состоятельности или несостоятельности рубца на матке, а правильнее говорить о том, что "Риск разрыва матки по рубцу при беременности и в родах повышен".
Основная проблема, возникающая от операции кесарева сечения – рубец на матке. Пришлось изучить этот вопрос, когда запланировали второго ребёнка.

Заключение
- После вмешательства формируется шов;
- состоятельный рубец эластичен, с ним разрешается рожать без операции;
- несостоятельный шрам препятствует естественным родам;
- чтобы избежать осложнений, следующую беременность планируют спустя 2 года.

Что такое рубец на матке
Появившийся на матке рубец от хирургической операции кесарева сечения (КС) – это участок видоизменённых тканей.
Когда происходит заживление с образованием гладкомышечной ткани, матка сохраняет эластичность. Если на месте повреждения сформируется фиброзная ткань, орган теряет эластичность.
Симптомы и причины
Частыми причинами трансформации миометрия в рубцовую ткань служат:
- родовая травма;
- операция на половых органах;
- КС;
- эндоскопические манипуляции.
Признаки рубцевания проявляются болью в животе и пояснице, появлением кровянистых выделений. Прикосновения к животу вызывают боль, возникает головокружение, вялость, возможны обмороки.
Проявления усиливаются при активизации деятельности мышечного органа выражаясь:
- частыми, неритмичными потугами;
- задержкой движения плода;
- внутренним кровотечением.
Разрыву сопутствует сердцебиение, гипотония, бледность кожи, спутанность сознания.

Виды рубцов на матке
Рубцы на матке, оставшиеся после КС, различаются структурой, а также способом формирования. Структура шрама, оставшегося после вмешательства, служит показателем возможности женщины рожать.
По структуре формирующийся маточный шов может быть эластичным или же неэластичным. Швы при КС различают продольные или поперечные.
Состоятельный и несостоятельный рубец
Основой классификации служит тип замещающей ткани, их различают 2 вида:
- Состоятельные (толщина 5 мм). Образованы гладкомышечными волокнами, выдерживают напряжение.
- Несостоятельные (1 мм). Соединительнотканный, не переносят нагрузок.
При выборе тактики лечения учитывается локализация образования. Местом расположения может быть нижняя часть или тело матки.
Поперечный и продольный
Вмешательство выполняется в плановом порядке и оперативно. При плановой операции делают поперечный разрез. Края поперечного разреза легко срастаются, не оставляя заметного следа. Продольный разрез делается при внеплановом КС.
Показаниями для продольного разреза служат жизнеугрожающие состояния женщины или плода при родах. Продольный разрез оставляет грубый след.
Диагностика
Диагностические исследования проводят с использованием УЗИ, гистерографии, МРТ. К малоинвазивным исследованиям, позволяющим оценить состояние шрама, относят гистероскопию.
Точной методикой для характеристики соотношения соединительных и гладкомышечных волокон является МРТ (отражено на фото).

УЗИ рубца
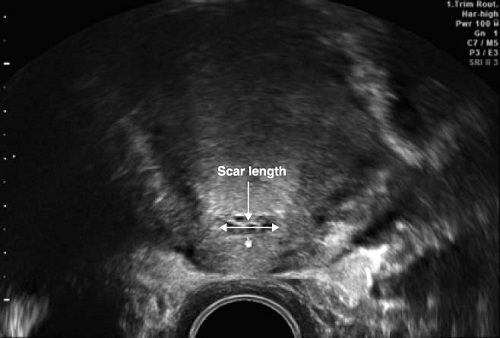
Наиболее информативным методом для оценки шрама является УЗИ. С его помощью врач получает представление о длине и ширине шрама, составе образующих его тканей, нишах или выпуклостях в его структуре.
По УЗИ составляют представление о вероятности разрывов рубцов на матке при беременности. Такой шрам можно увидеть на фото УЗИ.

Норма толщины миометрия в области рубца
Оптимальная толщина миометрия приходится на диапазон 3,2-4,2 мм. Толщина шрама от КС по норме меньше 5 мм.
В последние годы с целью оценки состояния рубца на матке у женщин, перенесших кесарево сечение, для выбора метода их родоразрешения широко применяют ультразвуковое исследование нижнего сегмента матки [Стрижова Н.В., Варич Г.Н., 1982; Лебедев В.А. и др., 1991; Паращук Ю.С. и др., 1991; Логутова Л.С. и др., 1996; Jeny R. et al., 1985; Fukuda M. et al., 1988; Michaels W.H. et al., 1988]. Данный метод позволяет оценивать форму, толщину нижнего сегмента матки, эхоструктуру миометрия в данном отделе матки, непрерывность контура ее передней стенки.
Эхографию рекомендуют производить при сроке беременности 28—37 нед [Лебедев В.А. и др., 1991; Jeny R. et al.. 1985: Michaels W.H. et al., 1988]. Именно к этому времени нижний сегмент матки достаточно сформирован, предлежащая часть еще не прижата ко входу в малый таз, количество передних вод оптимально для проведения исследования.
Достоверность полученных эхографических данных большинство исследователей оценивали на основании их совпадения с интраоперационным осмотром нижнего сегмента матки, без учета результатов морфологического исследования ткани, полученной при биопсии зоны ранее произведенного разреза.
С целью четкой гистологической верификации ультразвуковых данных и на этом основании уточнения эхографических критериев состоятельного и неполноценного нижнего сегмента у женщин после кесарева сечения мы провели сопоставительный анализ полученных эхографических признаков с результатами интраоперационного осмотра нижнего сегмента матки и морфологического исследования ткани, полученной при биопсии зоны ранее произведенного разреза. Таким образом, мы провели обследование 257 женщин, из которых у 216 был поперечный рубец на матке после кесарева сечения, у 24 — после консервативной миомэктомии и у 17 — после перфорации матки в ходе искусственного аборта.
Ультразвуковое исследование с помощью прибора «А1оkа SSD-630» по трансабдоминальной методике мы начинали с продольного сканирования, при котором определяли форму нижнего маточного сегмента (У-образная. баллонная или конусовидная). Перемещение датчика в латеральные отделы (на 5—6 см в каждый) позволяет измерить толщину нижнего сегмента по всей длине бывшего разреза матки; при этом особое внимание уделяли детальной характеристике эхоструктуры всей площади нижнего сегмента и непрерывности переднего контура матки. После достижения четкой визуализации продольных ультразвуковых сечений нижнего сегмента исследовали поперечные сечения данной области.
Аналогично оценивали состояние зоны предыдущего разреза у женщин после консервативной миомэктомии и перфорации матки в ходе искусственного аборта. Мы согласны с мнением ряда авторов [Brown J.E. et al.. 1986: Michaels W.H. et al., 1988], считающих, что эхографически область нижнего сегмента представляет собой структуру, состоящую как бы из 3 слоев: внутреннего — амниотической и хориальной оболочек, среднего — миометрия, наружного — висцеропариетальной брюшины.
Нормальная У-образная форма нижнего сегмента матки установлена у 181 (83,8 %) из 216 обследованных женщин после кесарева сечения, а также у всех пациенток, перенесших консервативную миомэктомию и перфорацию матки в ходе искусственного аборта. Баллонообразная и конусовидная формы выявлены у 35 (16,2 %) обследованных с рубцом на матке после абдоминального родоразрешения, причем интраоперационно у них была установлена несостоятельность поперечного рубца. Непрерывный передний контур матки отмечен у всех 159 женщин с полноценной зоной предыдущего разреза на матке и у 47 (82,5 %) — с несостоятельной; у 10 (17,5 %) пациенток этой группы обнаружен прерывистый передний контур.
Мы согласны с мнением авторов, считающих, что эхографически определяемая толщина полноценного нижнего сегмента матки составляет не менее 4—5 мм. При наличии несостоятельного рубца при такой же толщине чаще отмечали локальное истончение его до 1 — 2 мм, реже такое истончение определялось по всей длине бывшего разреза на матке.
При детальном исследовании эхоструктуры нижнего сегмента матки мы оценивали его акустическую плотность, а также наличие и распространенность участков повышенной эхогенности. У 130 (81,8 %) женщин с полноценным миометрием в зоне бывшего разреза была установлена однородная эхоструктура, по акустической плотности соответствующая нормальной стенке матки; у 29 (18,2 %) выявлены участки повышенной эхогенности на фоне нормальной акустической плотности.
У 57 женщин с несостоятельным поперечным рубцом установлены значительные изменения эхоструктуры нижнего сегмента. Нормальная эхоплотность данной области матки при толщине менее 3 мм отмечена у 19 (33.3 %). Локальные включения повышенной эхогенности на фоне нормальной акустической плотности выявлены у 25 (43,9 %) обследованных. У 13 (22,8 %) женщин установлена повышенная акустическая плотность на всем протяжении зоны бывшего разреза матки; у 3 на фоне миометрия толщиной 3—4 мм отмечено его локальное истончение до 1 мм.
Верификацию данных, полученных при ультразвуковом исследовании, проводили на основе их сопоставления с результатами морфологического исследования ткани, полученной при биопсии зоны ранее произведенного разреза на матке (в части наблюдений). У 130 беременных при наличии однородной эхоструктуры в ходе интраоперационного осмотра был выявлен нижний сегмент толщиной не менее 4—5 мм, на всем протяжении зоны бывшего разреза четко преобладала ткань миометрия. У некоторых обследованных бывший разрез не определялся. Морфологически здесь обнаруживали неизмененную мышечную ткань, изредка с отеком.
При эхографически определяемых участках повышенной акустической плотности (у 29 обследованных) интраоперационно установлено преобладание мышечной ткани, но отмечались также незначительные белесоватые прослойки. Гистологически в этих наблюдениях была определена обычная архитектоника миометрия, но с более развитыми, чем в предыдущей группе, межмышечными прослойками рыхлой соединительной ткани, очагами дистрофии миометрия, скоплениями большого количества кровеносных сосудов различного калибра.
У 19 обследованных (из 57 женщин с несостоятельным поперечным рубцом) с однородной нормальной акустической плотностью нижнего сегмента матки при его толщине менее 3 мм в ходе выполнения повторного кесарева сечения выявлен истонченный миометрий. При морфологическом исследовании был установлен тонкий миометрий с очаговыми расстройствами кровообращения и обширными участками дистрофических изменений. У 25 женщин, у которых выявлены участки повышенной эхогенности на фоне нормальной акустической плотности, интраоперационно обнаружено преобладание соединительной ткани над мышечной.
При гистологическом исследовании в этой группе были установлены выраженные межмышечные прослойки волокнистой, нередко гиалинизированной ткани, в миометрии отмечались дистрофические и местами некробиотические изменения. Повышенная акустическая плотность всей зоны бывшего разреза на матке (у 13 обследованных) гистологически соответствовала значительному преобладанию соединительной ткани над мышечной (что также установлено в ходе операции — мышечная ткань здесь практически отсутствовала).
У 3 из 13 пациенток в ходе выполнения повторного кесарева сечения отмечено расхождение миометрия в месте бывшего разреза. Нижний сегмент в этом месте на протяжении 3—4 см был представлен только пузырно-маточной складкой, через которую четко определялись околоплодные воды и предлежащая часть плода. Характер соединительнотканного компонента здесь значительно изменялся: преобладала волокнистая, нередко гиалинизированная ткань, т.е. определялся морфологический рубец. Мышечная ткань была с отеком и выраженными дистрофическими изменениями.
У всех 24 женщин с рубцом на матке после консервативной миомэктомии и у 17 — после перфорации матки в ходе искусственного аборта при ультразвуковом исследовании был установлен полноценный миометрий. Эхоструктура передней стенки матки у дна (здесь были расположены «рубцы» у большинства женщин из этой группы) представлялась однородной, толщиной не менее 5—7 мм, с непрерывным передним контуром; акустическая плотность исследуемых областей матки не отличалась от таковой в других ее отделах.
Общая точность ультразвуковой оценки состояния поперечного рубца нижнего сегмента матки составила 81,8 %, чувствительность метода — 85,2 %, специфичность — 80,0 %, прогностическая ценность положительного результата — 69,7 %, отрицательного — 90,9 %.
Полученные нами данные, свидетельствующие о высокой диагностической и прогностической ценности ультразвуковой диагностики поперечного рубца на матке, коррелируют с приведенными в ряде работ [Титченко Л.И., 1990; Логутова Л.С., 1996; Fukuda М. et al.. 1988; Michaels W.H. et al., 1988] и несколько превышают представленные в других сообщениях [Vaclavnkova V., Westin В., 1984; Jeny R. et al., 1985].
Таким образом, на основании анализа полученных эхографических данных и их сопоставления с результатами интраоперационного осмотра нижнего сегмента матки и морфологического исследования ткани, биоптированной из зоны бывшего разреза на матке, мы установили следующее.
Акустическими критериями полноценного заживления нижнего сегмента матки являются:
• У-образная форма его при толщине не менее 4— 5 мм;
• нормальная эхогенность нижнего сегмента, подобная таковой в других отделах матки;
• локальные участки пониженной звукопроводимости на фоне нормальной акустической плотности.
К эхографическим признакам несостоятельного поперечного рубца мы относим:
• баллонообразную или конусовидную форму нижнего сегмента матки;
• толщину нижнего сегмента менее 3 мм;
• локальные истончения нижнего сегмента (менее 3 мм) на фоне нормальной толщины (4—5 мм);
• повышенную акустическую плотность по всей зоне бывшего разреза на матке.
В настоящее время проведены отдельные исследования с целью оценки эффективного использования трансвагинальной эхографии для оценки состояния поперечного рубца на матке [Chen H.-Y. et al., 1990]. Мы в нашей клинике также получили обнадеживающие результаты при применении данного вида эхографии. Исследования проводили аппаратом «Microimager 1000» с использованием трансвагинального датчика с частотой 7,5 МГц. Приближение трансдусера к исследуемому объекту позволяло детализировать его акустические характеристики.
С целью оценки состояния рубца на матке мы использовали такие же критерии, как и при трансабдоминальной эхографии. При интраоперационном осмотре установлен полноценный нижний сегмент, рубцовая ткань не определялась.
В ходе выполнения повторного кесарева сечения была подтверждена установленная эхографически несостоятельность рубца на матке: нижний сегмент был истончен до 3 мм, на разрезе соединительная ткань преобладала над мышечной. Применение трансвагинальной эхографии позволило повысить диагностическую ценность данного метода до 91,5 %.
Об опыте применения магнитно-резонансной томографии (МРТ) для оценки состояния поперечного рубца на матке сообщают G. Hebbisch и соавт. (1994). При этом авторы отмечают трудности дифференцировки тканей (мышечной и соединительной); вследствие чего они установили меньшую диагностическую ценность данного метода по сравнению с трансвагинальной эхографией. В то же время при МРТ отмечается лучшая визуализация тела матки и задней ее стенки.
Для оценки состояния поперечного рубца на матке в родах H.G. Muller (1976) рекомендует производить пальцевое исследование нижнего сегмента. Таким образом автором было обследовано 112 рожениц, у 8 из них он выявил разрыв матки: у 1 — начавшийся, у 6 — неполный и у 1 — полный. У оставшихся 104 нижний сегмент матки был полноценным. Полученные автором данные о несостоятельности поперечного рубца были подтверждены при выполнении повторного кесарева сечения. Однако следует отметить, что данный метод можно применять только в родах и полученные таким образом данные нельзя использовать для выработки тактики родоразрешения у женщин с рубцом на матке.
В определенных ситуациях для оценки состояния рубца на матке может быть применен эндоскопический метод [Petrikovsky В.М., 1994]. Перед попыткой пробных родов автором было проведено данное исследование у 52 женщин. При этом после излития околоплодных вод в матку вводили стерильный интраоперационный фиброскоп. У 45 из 52 обследованных место предыдущего разреза на матке не установлено, у 3 -было едва заметно, у 4 женщин выявлен вертикальный рубец на матке. Во всех случаях эндоскопические данные были подтверждены после родов.
Таким образом, основным методом оценки состояния поперечного рубца у женщин после кесарева сечения является эхографический, который можно использовать как при трансабдоминальной, так и при трансвагинальной методике. Полученные результаты ультразвуковой диагностики необходимо учитывать для выработки метода родоразрешения у женщин с рубцом на матке.
