МСГ маточных труб – это рентгенологическое исследование с целью диагностики состояния проходимости маточных труб и полости матки с введением в полость контрастного вещества. В гинекологии ее еще называют гистерография.

Метросальпингография проводится в поликлинике, но в сложных случаях показано исследование в стационарных условиях. Бесплодие – основная причина для направления на метросальпингографию. Спаечный процесс , непроходимость маточных труб – частая причина бесплодия. Вызвать непроходимость могут перенесенные оперативные вмешательства на органах малого таза, перенесенные бактериальные инфекции (чаще всего герпес, хламидиоз), образовавшиеся спайки как в трубах, так и в виде слипания внешних стенок яичника и трубы.
Показания и противопоказания
Показания для проведения метросальпингографии:

- Бесплодие.
- Привычное невынашивание.
- Врожденные и приобретенные пороки развития женских репродуктивных органов.
- Кровотечения из матки невыясненной этиологии.
- Полипы, новообразования и другие гинекологические заболевания.
- Выявление спаечных процессов.
- Перед началом проведения стимуляции овуляции.
Противопоказания к метросальпингографии:
- Гиперчувствительность к контрастному веществу, а также к йодсодержащим препаратам.
- Бактериальные и вирусные инфекции в остром периоде (пневмония, пиелонефрит, цистит, холецистит, сахарный диабет, грипп, тромбофлебит и другие).
- Воспалительные и хронические болезни репродуктивных органов .
- Беременность или подозрение на беременность.
- 3 и 4 степень чистоты влагалища.
- Тяжелая патология сердца и сосудов.
- Кровотечения любой этиологии.
Как проводится метросальпингография
МСГ маточных труб проводят с 18 по 23 день менструального цикла, при условии отсутствия противопоказаний к ее проведению. В этот период эндометрий наиболее тонок и не искажает картину увиденного. Подготовка перед исследованием включает в себя следующие моменты:

- Перед процедурой нужно пройти необходимые обследования: флюорографию, общий анализ крови, посев и общий анализ мочи, анализы крови на ВИЧ, вирусные гепатиты, сифилис, анализы выделений из цервикального канала и влагалища.
- Необходимо предоставить отрицательные результаты анализов на цитомегаловирусные и ТОРЧ-инфекции.
- Непосредственно перед самой процедурой обязательным является полное опорожнение кишечника с помощью клизмы, опорожнение мочевого пузыря. Назначают спазмолитические препараты (Но-шпа, Спазган и другие). Все это необходимо для того, чтобы непроизвольные спазматические сокращения не мешали исследованию. В данном периоде обязательным условием является предохранение от беременности.
Процедура проводится натощак в первой половине дня. Утром можно выпить стакан негазированной воды. МСГ проводится в женской консультации в специальном рентгенологическом кабинете, в котором установлено гинекологическое кресло. Исследование требует необходимой моральной подготовки. Процедуру при необходимости проводят под местным обезболиванием, предварительно проведя пробу на чувствительность к анестетику. В метросальпингографии используют два вида контрастного вещества: водорастворимый (Уротраст, Верографин, Урографин) и жирорастворимый (Йодолипол). Исследование проводят врач-рентгенолог и гинеколог. Рентгенолог в процессе исследования находится за специальной ширмой. Женщину укладывают на спину, сгибают в коленях ноги, делают опору для стоп.
 Подготовленную операционную поверхность обрабатывают йодным раствором, в шейку матки при помощи маточной канюли вводится приблизительно 15 мл контрастного вещества, которое, проникая в маточные трубы, заполняет матку и попадает в брюшную полость. После заполнения органов контрастным веществом, приблизительно через 5 минут, делают первый снимок. Во время снимка гинеколог выходит за специальную ширму. Снимок должен быть с четким изображением. На нем отчетливо видна полость матки, имеющая форму треугольника, маточные (фаллопиевы трубы).
Подготовленную операционную поверхность обрабатывают йодным раствором, в шейку матки при помощи маточной канюли вводится приблизительно 15 мл контрастного вещества, которое, проникая в маточные трубы, заполняет матку и попадает в брюшную полость. После заполнения органов контрастным веществом, приблизительно через 5 минут, делают первый снимок. Во время снимка гинеколог выходит за специальную ширму. Снимок должен быть с четким изображением. На нем отчетливо видна полость матки, имеющая форму треугольника, маточные (фаллопиевы трубы).
Следующий снимок делают через 15-20 минут. Изображение на нем нечеткое, вследствие разлития в брюшной полости контраста. Изучив снимки, врач определит объем полости матки, ее конфигурацию, положение, наличие спаечного процесса. Маточные трубы должны выглядеть как узкие длинные дугообразные просветы, и, таким образом, можно определить наличие проходимости в разных отделах труб. Если у пациентки слишком удлинены маточные трубы, то контрастное вещество может не достигнуть конечного отдела и непроходимость на снимке будет ложноположительной.
О полной проходимости маточных труб будет говорить наличие контрастного вещества, попавшего в брюшную полость.
Если женщина волнуется, то в начальном отделе маточных труб может быть спазм, что ложным образом укажет на непроходимость в начальных отделах маточных труб. Сама процедура длится 40-50 минут. По окончании женщина еще 30-60 минут отдыхает. После исследования возможно вытекание контрастного вещества и крови еще некоторое время. Эти выделения будут иметь темно-коричневый цвет. Это последствия исследования. В течение 1-2 дней могут также сохраняться болевые ощущения, похожие на боль перед месячными. В качестве профилактики воспалительных заболеваний репродуктивных органов после процедуры пациенткам назначают курс противовоспалительных свечей и прием антибактериологических препаратов. Необходимо связаться с врачом, если у женщины сохраняются боли по прошествии 3 суток, повысилась температура тела выше 37,5, сохраняется выраженная слабость, появилась тошнота и рвота.
Осложнения и последствия метросальпингографии:

- Воспаление органов малого таза. Возникает чаще всего, когда исследование проводилось при повышенном уровне лейкоцитов в мазке.
- Аллергия на контрастное вещество. Для безопасности перед процедурой делают внутривенную пробу на чувствительность к контрастному веществу.
- Кровотечения и другие повреждения матки и внутренних органов. Возникает при нарушении техники выполнения процедуры.
- Болевой синдром.
В случаях сомнений в правильном диагнозе пациентке предлагают провести диагностику другими, более информативными методами (лапароскопия, трансвагинальная гидролапароскопия).
Беременность после метросальпингографии
Если в ходе исследования выявлена частичная непроходимость труб, вызванная воспалением, то в таких случаях назначают консервативное лечение в виде принятия противовоспалительных, антибактериологических препаратов, физиопроцедур. Если выявлен спаечный процесс, то консервативное лечение не поможет, и тогда прибегают к оперативному вмешательству. Под общим наркозом в условиях стационара проводят лапароскопию. Вероятность забеременеть наиболее высока в течение года после операции по восстановлению проходимости маточных труб. Если маточная труба не функциональна, то высок риск наступления внематочной беременности.
Многие женщины отмечают, что забеременели вскоре после МСГ. Этот факт можно объяснить тем, что в процессе промывки маточных труб и полости матки несколько расширились полости, частично удалились спайки. Если женщина забеременела в течение менструального цикла, когда проводилась метросальпингография, то врач может рекомендовать прерывание беременности, по большей части из-за того, что женщина находилась под действием рентгеновских лучей и получила большую психоэмоциональную нагрузку. Хотя бывают случаи, что женщины рожают совершенно здоровых детей, забеременев в цикл с МСГ. Попытки забеременеть нужно начинать не ранее наступления следующего цикла. После МСГ долгожданное зачатие наступает часто. Об этом говорит статистика и сами пациентки.
Непроходимость маточных труб является одной из частых причин бесплодия. Каким образом выявляется эта патология и какое лечение предстоит пройти женщине на пути к материнству?
Экскурс в физиологию
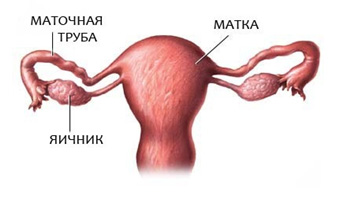
Маточным трубам отведена важная роль в наступлении беременности: они проводят сперматозоиды в брюшную полость к месту оплодотворения. При овуляции яйцеклетка выходит из яичника и попадает в брюшную полость, где захватывается бахромками маточной трубы и попадает в ампулярную ее часть. Там яйцеклетка встречается со сперматозоидом. Формируется зигота (оплодотворенная яйцеклетка), которая с помощью мышечных сокращений трубы и ресничек продвигается в полость матки. Нарушение или замедление проходимости может вести к различным проблемам — от бесплодия до наступления внематочной беременности.
Как устроена маточная труба
Маточная труба — парный орган, который располагается почти горизонтально по обеим сторонам верхней части матки. Трубы представляют собой цилиндрической формы канальцы, один конец которых открывается в брюшную полость, другой — в полость матки. Длина трубы у взрослой женщины достигает 10—12 см, а ширина — 0,5 см. Правая и левая трубы могут быть неодинаковой длины.
Наружный конец, или воронка маточной трубы, имеет брюшное отверстие, окруженное большим количеством бахромок; диаметр этого отверстия до 2 мм. Это отверстие соединяет полость брюшины через маточную трубу, матку и влагалище с внешней средой. Далее по направлению к полости матки маточная труба имеет расширенную часть – ампулу. Ампула является наиболее длинной частью маточной трубы, имеет изогнутую форму; просвет ее шире, чем у других частей, толщина до 8 мм. Более прямая и узкая часть маточной трубы, ее перешеек, подходит к углу матки — это самый тонкий участок трубы, просвет его очень узок, толщина около 3 мм; он открывается в полость матки отверстием, имеющим диаметр до 1 мм. Внутренняя оболочка маточных труб покрыта ресничками, которые создают колебательные движения в сторону маточного конца трубы; в просвете трубы содержится секрет.
Нарушение проходимости может быть вызвано изменениями внутри самой трубы, например слипанием стенок в результате воспалительного процесса или околотубарными (перитубарными) изменениями, такими, как спаечный процесс (формирование соединительно-тканных сращений, перетяжек, тяжей между соседними органами, которые меняют их правильное анатомическое расположение, нарушают нормальную физиологическую подвижность органов).
Если проходимость маточных труб нарушена, то оплодотворение становится невозможным. Если же повреждена мышечная оболочка трубы (в связи с воспалительным процессом) и нарушена динамика движения, то продвижение зиготы в сторону полости матки затруднено.
Если оплодотворенная яйцеклетка находится в трубе более 4 суток, то ее прикрепление может произойти там же. В результате этого развивается трубная (внематочная) беременность.
Нарушение проходимости и функциональную неполноценность маточных труб выявляют в среднем у 30—50% женщин, страдающих бесплодием. К факторам, приводящим к поражению маточных труб, относятся:
- воспалительные заболевания органов малого таза – сальпиноофориты – воспаление яичников и маточных труб;
- эндометриты – воспаление слизистой оболочки матки (особенно вызванные хламидийной инфекцией);
- аппендицит;
- эндометриоз (разрастание очагов эндометрия – слизистой оболочки матки в стенку матки и за пределы матки);
- спаечный процесс в малом тазу;
- перенесенные операции на маточных трубах и использование внутриматочных контрацептивов.
У 50% женщин с нарушением проходимости труб не удается распознать причину поражения.
Диагностика

При обследовании женщин со сложностями в наступлении беременности оценке проходимости маточных труб уделяется пристальное внимание. К методам, позволяющим оценить состояние маточных труб, относятся гистеросальпингография, соногистерография и лапароскопия. Обследование на проходимость маточных труб проводят всем женщинам, страдающим бесплодием.
Условия обследований. Все методы оценки состояния маточных труб основаны на прохождении специальных растворов в полость матки, маточные трубы, а потом — в брюшную полость. Вместе с ними могут проникать и микроорганизмы, находящиеся во влагалище, шейке матки. Если исследование проходимости маточных труб проводится на фоне не пролеченного хронического воспалительного процесса, оно может привести к обострению воспаления после процедуры и резко ухудшить состояние труб. Поэтому обязательным общим условием обследования перед процедурами является оценка характера выделений влагалища и канала шейки матки с помощью мазков и обследований на инфекции, передаваемые половым путем (методом ПЦР), и анализ крови на ВИЧ, сифилис, гепатиты В и С. В случае если результаты анализов неблагополучны, надо обязательно провести лечение до исследования и добиться их стойкой нормализации, разумеется, под наблюдением врача.
Остановимся на каждом из методов диагностики.
Рентгенологическая гистеросальпингография. Гистеросальпингография (ГСГ) до недавнего времени являлась одним из наиболее часто используемых методов исследования состояния маточных труб. Кроме этого, ГСГ также позволяет оценить состояние полости матки.
При этом методе в полость матки вводят водорастворимые препараты, которые видны при рентгеновском исследовании. Исследование проводится в рентгенологическом кабинете поликлиники или стационара.
При ГСГ после введения влагалищного зеркала в шейку матки вводят специальный наконечник. Через него вводят рентгенконтрастную жидкость в полость матки, откуда она попадает в маточные трубы и брюшную полость. Для рентгеновской ГСГ используются йодсодержащие контрастные вещества ВЕРОГРАФИН, УРОГРАФИН, УРОТРАСТ. По мере поступления жидкости последовательно производят несколько снимков.
ГСГ производят сразу после менструации. Это вызвано двумя причинами: во-первых, в эти сроки исключается радиационное воздействие на оплодотворенную яйцеклетку (так как овуляция еще не произошла), и во-вторых, не нарушается процесс прикрепления оплодотворенной яйцеклетки к стенке матки, так как имплантация происходит во второй фазе менструального цикла. ГСГ может проводиться и во второй фазе цикла, в этом случае помимо проходимости маточных труб более благоприятны условия для оценки таких патологий, как полипы, гиперплазия эндометрия (чрезмерное разрастание слизистой матки), эндометриоз – разрастание слизистой матки в мышечный слой. В любом случае женщине, планирующей рентгеновскую гистеросальпингографию, рекомендуют предохраняться от беременности на протяжении всего цикла, так как исследование, проводимое во второй фазе менструального цикла, станет причиной прерывания вероятной беременности.
ГСГ является достаточно информативным методом исследования. С его помощью можно выявить пороки развития внутренних половых органов, внутриматочные сращения (они называются синехии), заподозрить туберкулез половых органов (тела матки, маточных труб, яичников). Попадание контрастного вещества в брюшную полость с одной или с обеих сторон свидетельствует о проходимости маточных труб, при этом замедленное прохождение контрастного вещества по одной из маточных труб может указывать на наличие ее функциональной неполноценности. В случае поражения маточных труб ГСГ позволяет выявить место и вид поражения. На основании данных, полученных при ГСГ, можно прогнозировать объем и способ лечения, направленного на восстановление функции маточных труб.
Несколько особенностей проведения ГСГ:
- В зависимости от эмоционального состояния женщины в ряде случаев может наблюдаться спазм канала шейки матки и маточных труб, что затрудняет проведение процедуры. Для того чтобы решить эту проблему, врач за несколько дней до процедуры может назначить спазмолитики и обезболивающие препараты (например, БАРАЛГИН). При введении наконечника женщина может испытывать умеренные болезненные ощущения внизу живота. При введении контрастного вещества возникает чувство тяжести внизу живота.
- Во время исследования могут быть боли в животе, головокружение.
- Женщинам с аллергией на йод врач посоветует выбрать другой метод оценки проходимости маточных труб.
Эхогистеросальпингоскопия. В последние годы в клиническую практику активно внедряется новый метод исследования состояния маточных труб — метод ультразвуковой гистеросальпингоскопии, или соногистерографии (СГГ).
При обычном УЗИ маточные трубы обычно не визуализируются, поэтому просвет труб заполняют веществом, видимым при УЗИ, в качестве которого применяют обычный физиологический раствор (0,9%-ный раствор натрия хлорида), раствор глюкозы или фурацилина. Это исследование дает возможность визуализации трубного просвета в реальном времени.
Эта процедура может производиться в любой день менструального цикла, однако предпочтительнее проводить ее в дни накануне овуляции, когда имеется наибольшее физиологическое расширение канала шейки матки, когда наблюдается наименьшая вероятность спазма, а также вероятность того, что исследование проводится уже беременной женщине, так как беременность в этот период еще не могла наступить. В некоторых случаях проведенная в период перед овуляцией соногистерография способствует расправлению маточных труб, нормализации их проходимости, и беременность наступает в этом или ближайших менструальных циклах.
Перед началом проведения соногистерографии производится влагалищное исследование для оценки взаимного расположения шейки матки и тела матки, затем —обычное УЗИ с трансвагинальным (влагалищным) датчиком. После этого с помощью влагалищного зеркала через канал шейки матки в полость матки вводят специальный катетер. С помощью специального шприца в катетер под контролем УЗИ медленно вводят физиологический раствор и прослеживают продвижение раствора в полость матки, маточные трубы и брюшную полость. В дальнейшем процедура осуществляется так же, как обычное УЗ-исследование, и занимает 10—15 минут.
Для проведения соногистерографии подходит любая стерильная жидкость, которая не оказывала бы никакого патологического воздействия при попадании в брюшную полость, поскольку часть жидкости во время исследования через проходимые маточные трубы выходит за пределы матки. Результатом проведенного исследования может быть определение нормальной проходимости труб, при односторонней непроходимости маточной трубы ток жидкости будет виден с одной стороны. С помощью СГГ можно также выявить различную патологию полости матки: полипы, миоматозные узелки, пороки развития матки.
При выполнении исследования могут быть боли или неприятные ощущения внизу живота. Связаны они могут быть со спазмом маточных труб, а также с тем, что при проходимости маточных труб в брюшную полость поступает небольшое количество жидкости. Проведение СГГ может сопровождаться головокружением.
В сравнении с гистеросальпингографией, ожидаемые неприятные ощущения от процедуры меньше, так как используемый объем жидкости и размер катетеров меньше. В связи с тем, что у некоторых женщин после этого исследования боли могут сохраняться, желательно, чтобы после процедуры кто-нибудь из близких сопровождал женщину до дома; при этом лучше не пользоваться общественным транспортом.
Лапароскопия. При лапароскопии в брюшную полость через 2—3 маленьких отверстия (1—2 см) вводится специальная оптическая система, позволяющая осмотреть внутрибрюшное пространство.
Различают диагностическую и лечебную (оперативную) лапароскопию. Во время диагностической лапароскопии проводят осмотр внутренних органов брюшной полости, оценивают их анатомию, взаимное расположение, проводят хромогидротубацию — собственно проверку проходимости маточных труб (через канал шейки матки вводят окрашенный физиологический раствор натрия хлорида и оценивают его прохождение по маточным трубам в брюшную полость по появлению в брюшной полости окрашенной жидкости). Во время оперативного этапа проводят манипуляции, направленные на устранение обнаруженных патологических изменений, например коагуляцию эндометриоидных очагов на брюшине, яичниках; разделение спаек, в том числе перитубарных (расположенных вокруг маточных труб); пластику маточных труб, пластику воронки маточной трубы (фимбриопластику). После проведенных манипуляций повторно оценивают проходимость маточных труб.
Особенностью этого метода является возможность непосредственной оценки анатомии малого таза. Помимо оценки состояния маточных труб можно получить информацию о наличии спаечного процесса, эндометриоза, анатомических нарушений и т.д.
Проведение лапароскопии особенно показано в тех случаях, когда при проведении других методов выявляются нарушения со стороны маточных труб. Бывают ситуации, когда по данным СГГ и ГСГ проходимость труб нарушена, а при лапароскопии нарушений нет. Этот феномен обусловлен развитием спазма маточной трубы, который исчезает во время лапароскопии, которая проводится под общим наркозом.
Ход процедуры. Лапароскопия требует госпитализации в стационар. Операция проводится в операционной под общим наркозом. Объем оперативного вмешательства зависит от выявленных изменений, этим же определяется длительность операции. Так, диагностическая лапароскопия может занимать около 30 минут, а лечебная — до 2 часов.
Операция подразумевает раннюю активизацию женщины: уже через 2 часа рекомендуется вставать и начинать движения, к вечеру — свободно ходить. В план реабилитационных мероприятий включают физиотерапию, специальную терапию, направлению на уменьшение спайкообразования (внутримышечное введение специальных препаратов, гимнастику).
Среди женщин с непроходимостью труб наиболее частой находкой при лапароскопии являются последствия перенесенных воспалительных заболеваний. Это может быть спаечный процесс, скопление жидкости в маточной трубе, обнаружение наружной формы генитального эндометриоза, когда в малом тазу на яичниках, маточных трубах, брюшине имеются разрастания очагов эндометрия (внутренней слизистой оболочки матки). Во время лапароскопии возможно не только обнаружение патологического процесса, но и проведение лечебных манипуляций — разделение спаек, удаление эндометриоидных очагов, восстановление нормальной анатомической формы и проходимости маточных труб.
До настоящего времени остается спорным вопрос, касающийся необходимости проведения лапароскопии женщинам, у которых при ГСГ или СГГ не удалось выявить патологии со стороны маточных труб. Единственно верным решением этой задачи является индивидуальный подход к каждой конкретной ситуации.
Перед лапароскопией обязательно проводят ряд диагностических мероприятий — гормональное обследование, комплексное УЗИ, ГСГ или СГГ, исследования микрофлоры влагалища и цервикальной слизи, комплекс обследований для оперативного вмешательства (клинические анализы крови и мочи, определение группы крови и резус фактора, обследование на ВИЧ, сифилис, гепатиты, биохимическое исследование крови). При наличии у женщины спаечного процесса в малом тазу требуется проведение курса противовоспалительной терапии даже при отсутствии клинических данных о наличии воспаления.
Противопоказания. Лапароскопия противопоказана в следующих случаях:
- при имеющихся или перенесенных менее чем 6 недель назад острых и хронических инфекционных и простудных заболеваниях;
- при воспалении придатков матки, маточных труб и яичников (противопоказание для проведения оперативного этапа лапароскопии);
- при отклонении в показателях клинических, биохимических исследованиях крови, свертывающей системе, ЭКГ);
- при повышении уровня лейкоцитов в мазке влагалищного содержимого в сочетании с нарушением микрофлоры.
Лечение
В целом, лечение трубного фактора бесплодия сводится к восстановлению проходимости маточных труб. В случаях, когда это невозможно, решается вопрос о проведении экстракорпорального оплодотворения.
Эффективность лечения этой формы бесплодия зависит от степени выраженности патологических изменений в малом тазу. Так, при небольшой выраженности спаечного процесса реконструктивные операции, выполненные лапароскопически, эффективны в половине случаев, а при наличии выраженных изменений (распространенного спаечного процесса, выраженных последствий воспалительных заболеваний) успех может быть достигнут лишь у небольшого процента женщин.
Если указанное оперативное вмешательство проводится, контрольная СГГ или ГСГ после операции позволяет провести сравнительную оценку анатомического состояния органов малого таза до и после хирургического вмешательства и определить дальнейшую тактику ведения пациентки.
После проведенного лечения наступает период планирования и ожидания наступления беременности, обычно он длится 6 месяцев. Если в эти сроки беременность не наступает, то решается вопрос о проведении экстракорпорального оплодотворения (ЭКО).
Наши линеечки планирующих. Попробуй и выскажи свое мнение!—>
* Дорогие друзья! Да, это реклама, крутиться как то надо!

Добрый день, дорогие участницы форума. Одна мысль меня не покидает долгое время, сейчас о ней я расскажу, а вас в свою очередь прошу поделиться своими предположениями и мнениями.
Время планирования 6 лет, была одна ЗБ, вторая биохимическая. Первая беременность случилась после колоноскопии, вторая после перелета из Доминиканы, а это 12 часов. Как сказала мне намного позже врач, это неслучайно, потому что в первом случае проверяли кишечник, говоря простыми словами, он был перекручен и чуть ли не скручен с маточной трубой, кишечник расправили, и следующий цикл оказался беременным, но это была ЗБ.
А несколько месяцев спустя был длительный перелет, в процессе которого из-за разности в давлении маточные трубы тоже расширяются, в следующем цикле была биохимическая беременность.
Т.е. закономерность очевидна. Так вот о чем я думаю, как можно в обычных условиях снять спазм, зажатость маточных труб? Врач советовала регулярно посещать сауну, парилку, ванну дома принимать. А еще что?
Читать комментарии 6:

почаще расслабляться и представлять что трубы расширяются и малышик двигается в нужном направлении;)

да, я пытаюсь так думать, но нужно что-то более действенное. Слышала от одной женщины, что обе беременности у нее возникали тогда, когда она занималась пилатесом, что на фоне этих упражнений идет расслабление всех мышц организма.

тогда послушаю,может кто упражнения какие подскажет.
физически я всегда пресс в напряжении держу,это надеюсь не влияет на мышцы труб..

Почему вы думаете, что именно из-за расширения труб у вас наступила Б? По вашей логике, если бы Б наступила в обычное время, могла бы быть ВБ. Или я как-то не так уловила вашу логику?

Труба намного шире яйцеклетки, намного! В среднем 0,5-1 см в разрезе. А яйцеклетку только под микроскопом можно увидеть. В трубах нету мускулов, их невозможно расслабить или наоборот зажать, закрыть так, чтобы яйцеклетка не смогла по ней пройти ( иначе было бы очень просто -захотелось забеременнеть -расслабила трубы и забеременнела, нет -зажала трубы и все) яйцеклетки продвигаются с помощью ворсинок, которые в трубе, но не падают сами вниз, потому что трубы сегодня расслаблены.
Ищите свою проблему, она в другом, но не в зажатых или расслабленных трубах..
То,что после операции получилось забеременнеть -верю охотно! Может кишечник где-то зажимал трубу, может спайки были между кишечником и трубой, может многое что было! Но это не из-за того, что труба была расслабленная..
отредактированно меньше минуты назад
отредактированно спустя 2 минуты

Я могу поделиться опытом своих изысканий на эту тему. Этот вопрос довольно сложен и лишь не многие врачи что то в нем понимают. На самом деле перистальтика маточных труб зависит от целого ряда химических соединений (около 30), из них главные это гормоны, простагландины и гистамины. Например, упражнения для органов малого таза не сами по себе влияют на перистальтику труб они просто усиливают кровоток с которым поступают необходимые для сокращения вещества. Поэтому все вопросы касаемые улучшения перестальтики обречены на отсутствие ответа, так как среди нас просто нет специалистов понимающих как все это происходит на самом деле. Однозначно нужны упражнения для малого таза, гинекологический массаж, пиявки, возможно даже проведение продувки или промывки маточных труб при подозрении на непроходимость. Поговаривают, что например семя льна содержит простагландины влияющие на перестальтику, и компрессы из этого семени могут поспособствовать, но научно это конечно не доказано. Я этот метод уже год проверяю на себе. Думаю надо что то пробовать из описанного. Спазмы если они и бывают в трубах приводили бы скорее действительно к ВБ.
добавлено спустя 6 минут
Кстати хотела спросить, что там с эндометритом, как лечили и делали ли повторную гистеру?
