
Врачам всегда важно иметь стандартизованное описание колоректального рака, и на это есть несколько причин. В первую очередь, прогноз пациента напрямую зависит от степени распространения опухоли во время первичной диагностики. Опухоли, которые имеют отдаленное распространение (метастазы) в другие органы являются более агрессивными и распространенными, чем небольшие опухоли, которые ограничены только кишечной стенкой. Во-вторых, общепринятая система позволяет врачам передавать друг другу очень важную информацию и придерживаться точного плана лечения. Это также делает возможным определять, каким пациентам необходимо делать специальные исследования, операцию или химиотерапию. Например, для лечения маленьких опухолей бывает достаточным только операции, в то время как для более распространенных опухолей может потребоваться комбинация из операции и химиотерапии. Стадия опухоли – это тот язык, на котором врачи описывают природу опухоли, а также степень ее местного и отдаленного распространения.
Стадирование опухоли основано на трех критериях: глубина врастания опухоли в стенку кишки (Т), наличие распространения опухолевых клеток по лимфатическим узлам (N) и, наконец, наличие или отсутствие метастазов (M). Эти три составляющих образуют систему TNM для стадирования колоректального рака (см. таблицы ниже).
Стадия Т (tumor) – глубина врастания опухоли в стенку кишки. Чем меньше значение это стадии, тем менее инвазивный рост опухоли. Опухоль стадии Т0 можно еще считать достаточно доброкачественной, так как рост этой опухоли ограничен только слизистой оболочкой кишки. Опухоль стадии Т4 обозначает то, что опухоль проросла не только все слои кишечной стенки, но и соседние с ней органы.
Стадия N (lymphnodes) – обозначает количество лимфатических узлов, в которых были обнаружены раковые клетки. Стадия N0 обозначает, что при патологоанатомическом исследовании ни в одном из лимфатических узлов не были обнаружены клетки рака. Стадия Nx обозначает, что количество пораженных лимфатических узлов неизвестно. Это может быть на стадии обследования до операции, когда невозможно определить поражены лимфатические узлы или нет. Пока не проведено патологоанатомическое исследование, стадия считается как Nx.
Стадия М (metastases) – обозначает, имеются ли у опухоли отдаленные отсевы – метастазы.
Стадия опухоли по системе TNM
| T | N | M |
| is – рост опухоли в пределах слизистой | 0 – нет данных за поражение лимфатических узлов | 0 – нет данных за наличие отдаленных метастазов |
| 1 |
опухоль врастает, но не прорастает подслизистый слой кишки
поражение от 1 до 3 лимфатических узлов
наличие отдаленных метастазов опухоли
опухоль врастает, но не прорастает мышечный слой кишки
поражение больше, чем 3 лимфатических узлов
неизвестно, имеются ли метастазы
опухоль прорастает через мышечный слой в окружающие ткани
неизвестно, поражены ли лимфатические узлы
опухоль врастает в окружающие органы
Общая стадия опухоли
| T | N | M | |
|---|---|---|---|
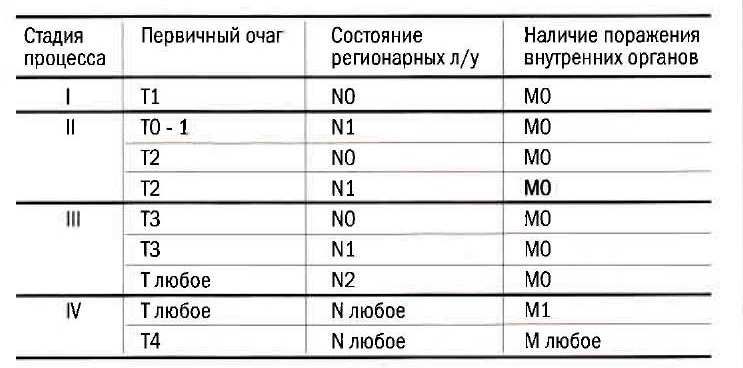
| Стадия | 1,2 | 0 | 0 |
| Стадия | 3,4 | 0 | 0 |
| Стадия | Любая | 1,2 | 0 |
| Стадия | Любая | Любая | 1 |
Чтобы понять, как устанавливается стадия, найдите в таблице заголовки T, Nи M. В каждом столбце имеются цифры или слово «любая». Вторая строка в таблице соответствует стадии I, в столбцах имеются следующие данные: стадия Т 1 или 2, стадии Nи M – 0. Это означает, что если опухоль врастает только в стенку кишки (стадия Т1 или Т2) и ни в одном лимфоузле нет раковых клеток (стадия N0), и нет отдаленных метастазов (стадия M0), то опухоль будет классифицироваться, как рак I стадии. Опухоль, которая прорастает через кишечную стенку (стадия Т3 или T4), но при этом нет пораженных лимфатических узлов и отдаленных метастазов, имеет стадию II, и так далее.
Стадирование играет очень важную роль для определения тактики лечения. Для лечения опухолей I стадии обычно достаточно только хирургической операции, а опухоли III стадии обычно лечат, применяя и операцию, и химиотерапию. Таким образом, стадирование опухоли – это очень важный этап предоперационной диагностики. Для того, чтобы определить стадию до операции, может потребоваться выполнение многих исследований. Компьютерная томография (КТ), рентген грудной клетки, ультразвуковое исследование (УЗИ), магнитно-резонансная томография (МРТ) и позитронно-эмиссионная томография (ПЭТ) являются очень информативными исследованиями, помогающими определить степень распространения опухоли. Тем не менее, самым точным методом определения стадии опухоли является исследование удаленной во время операции части кишки с помощью микроскопа.
Очень важно, чтобы пациенты понимали принципы определения стадии опухоли, и имели представление о том, как это делается, чтобы грамотно обсуждать варианты и прогноз лечения с врачом.
В этом разделе мы ответим на такие вопросы, как: Что такое стадия рака? Какие бывают стадии рака? Что такое начальная стадия рака? Что такое 4 стадия рака? Какой прогноз при каждой стадии рака? Что означают буквы TNM при описании стадии рака?
Когда человеку говорят, что у него обнаружено онкологическое заболевание, первое, что он хочет узнать – это стадия и прогноз. Многие онкобольные боятся узнать стадию своего заболевания. Пациенты боятся 4 стадии рака, думая, что это приговор, и прогноз только неблагоприятный. Но в современной онкологии ранняя стадия не гарантирует хороший прогноз, так же как и поздняя стадия заболевания не всегда является синонимом неблагоприятного прогноза. Есть множество побочных факторов, которые влияют на прогноз и течение болезни. К ним относятся гистологические особенности опухоли (мутации, индекс Ki67, дифференцировка клеток), ее локализация, тип обнаруженных метастазов.
Стадирование новообразований на группы в зависимости от их распространённости необходимо для учёта данных об опухолях той или иной локализации, планирования лечения, учёте прогностических факторов, оценке результатов лечения и контролем за злокачественными новообразованиями. Другими словами, определение стадии рака необходимо для того, чтобы спланировать наиболее эффективную тактику лечения, а также для работы статистов.
TNM классификация
Существует специальная система стадирования каждого онкологического заболевания, которая принята всеми национальными комитетами здравоохранения, — это TNM классификация злокачественных новообразований, которая была разработана Пьером Денуа в 1952 году. С развитием онкологии она пережила несколько пересмотров, и на данный момент актуальным является седьмое издание, опубликованное в 2009 году. Оно содержит самые последние правила классификации и стадирования онкологических заболеваний.
В основе классификации TNM для описания распространённости новообразований лежит 3 компонента:
- Первый — T (лат. Tumor— опухоль). Этот показатель определяет распространенность опухоли, её размеры, прорастание в окружающие ткани. Для каждой локализации идет своя градация от самых малых размеров опухоли (T0), до самых больших (T4).
Второй компонент — N (лат. Nodus — узел), он указывает на наличие или отсутствие метастазов в лимфатических узлах. Точно так же, как и в случае с компонентом Т, для каждой локализации опухоли существуют свои правила определения этого компонента. Градация идет от N0 (отсутствие пораженных лимфоузлов), до N3 (распространённое поражение лимфатических узлов).
| Легкие | Pul |
| Кости | Oss |
| Печень | Hep |
| Головной мозг | Bra |
| Лимфатические узлы | Lym |
| Костный мозг | Mar |
| Плевра | Ple |
| Брюшина | Per |
| Надпочечники | Adr |
| Кожа | Ski |
| Другие органы | Oth |
Также, в особых ситуациях перед обозначением TNM ставят дополнительное буквенное обозначение. Это — дополнительные критерии, обозначаемые символами “c“, ”р”, "m", "y", "r" и "a".
— Символ «с» означает, что стадия установлена по данным неинвазивных методов обследования.
— Символ «р» говорит, что стадия опухоли была установлена после оперативного вмешательства.
— Символ «m» используется для обозначения случаев, когда в одной области располагаются сразу несколько первичных опухолей.
— Символ «y» применяется в тех случаях, когда опухоль оценивают во время или сразу после противоопухолевого лечения. Префикс "y" учитывает распространённость опухоли до начала комплексного лечения. Значения ycTNM или ypTNM характеризуют распространённость опухоли на момент определения диагноза неинвазивными методами или после операции.
— Символ «r» применяется при оценке рецидивных опухолей после безрецидивного периода.
— Символ «a», используемый в виде префикса, указывает на то, что опухоль классифицирована после аутопсии (вскрытие после смерти).
Гистологическая классификация стадий рака
Помимо классификации TNM, существует классификация по гистологическим особенностям опухоли. Её называют степенью злокачественности (Grade, G). Этот признак указывает, насколько опухоль активна и агрессивна. Степень опухолевой злокачественности указывают следующим образом:
-
GX — степень дифференцировки опухоли не может быть определена (мало данных);
G1 — высокодифференцированная опухоль (неагрессивная);
G2 — умеренно дифференцированная опухоль (умеренно-агрессивная);
G3 — низкодифференцированная опухоль (высокоагрессивная);
Принцип очень простой — чем выше цифра, тем агрессивнее и активнее ведет себя опухоль. В последнее время степени G3 и G4 принято объединять в G3-4, и называют это "низкодифференцированная — недифференцированная опухоль".
В классификациях сарком костей и мягких тканей вместо степеней G просто используются термины "высокая степень злокачественности" и "низкая степень злокачественности". Особые системы оценки степени злокачественности разработаны для опухолей молочной железы, они определяются с помощью показателей в результате иммуногистохимического исследования.
Только после классифицирования опухоли по системе ТNМ, может быть выполнена группировка по стадиям. Определение степени распространения опухолевого процесса по системе TNM или по стадиям очень важно для выбора и оценки необходимых методов лечения, тогда как гистологическая классификация позволяет получать наиболее точные характеристики опухоли и предугадать прогноз болезни и возможный ответ на лечение.
Определение стадии рака: 0 — 4
Традиционно стадии рака принято обозначать от 0 до 4. Каждая стадия, в свою очередь, может иметь буквенные обозначения А и В, что разделяет её еще на две подстадии, в зависимости от распространенности процесса. Ниже мы разберем наиболее распространенные стадии рака.
Хотим обратить внимание на то, что в нашей стране многие любят говорить «степень рака» вместо «стадия рака». На различных сайтах размещены вопросы про: «4 степень рака», «выживаемость при 4 степени рака», «степень рака 3». Запомните — степеней рака не существует, есть только стадии рака, о которых мы и расскажем ниже.
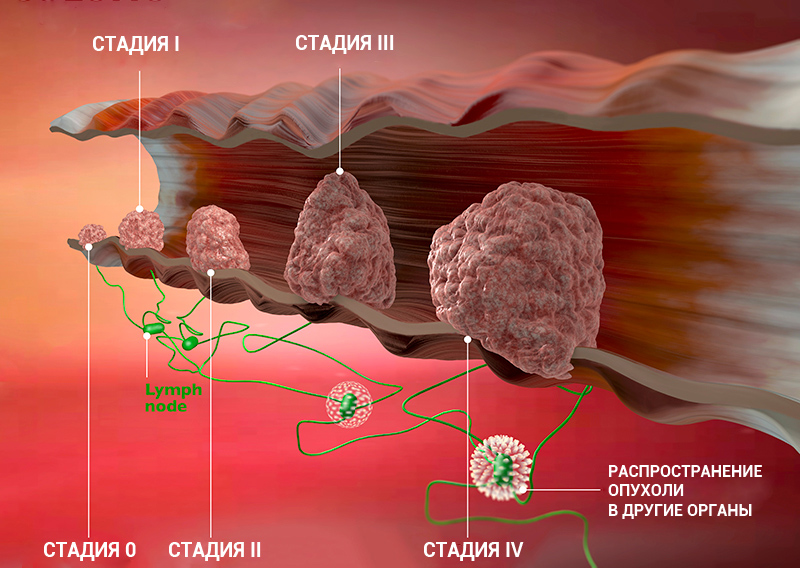
Стадии рака на примере опухоли кишечника
0 стадия рака
Как таковой 0 стадии не существует, её называют «рак на месте», «carcinoma in situ» — что означает неинвазивную опухоль. Стадия 0 может быть при раке любой локализации.
При 0 стадии рака границы опухоли не выходят за пределы эпителия, который дал начало новообразованию. При раннем обнаружении и своевременном начале лечения прогноз при раке 0 стадии практически всегда благоприятный, то есть рак 0 стадии в подавляющем большинстве случаев полностью излечим.
1 стадия рака
2 стадия рака
В отличие от первой, на второй стадии рака опухоль уже проявляет свою активность. Вторая стадия рака характеризуется еще большим размером опухоли и ее прорастанием в окружающие ткани, а также началом метастазирования в ближайшие лимфатические узлы.
Вторая стадия рака считается самой распространенной стадией рака, на которой диагностируют онкологические заболевания. Прогноз при раке 2 стадии зависит от многих факторов, включая локализацию и гистологические особенности опухоли. В целом, рак второй стадии успешно поддается лечению.
3 стадия рака
На третьей стадии рака происходит активное развитие онкологического процесса. Опухоль достигает еще больших размеров, прорастая ближайшие ткани и органы. При третьей стадии рака уже достоверно определяются метастазы во все группы регионарных лимфатических узлов.
Третья стадия рака не предусматривает отдаленные метастазы в различные органы, что является положительным моментом и определяет благоприятный прогноз.
4 стадия рака
Четвертая стадия рака считается самой серьезной стадией рака. Опухоль может достигать внушительных размеров, прорастает окружающие ткани и органы, метастазирует в лимфатические узлы. При раке 4 стадии обязательно наличие отдаленных метастазов, другими словами, метастатическое поражение органов.
Редко бывают случаи, когда рак 4 стадии может диагностироваться и при отсутствии отдаленных метастазов. Большие в размерах, низкодифференцированные, быстрорастущие опухоли также часто относят к раку 4 стадии. Излечение при раке 4-й стадии невозможно, равно как и при раке 3-й стадии. На четвертой стадии рака болезнь принимает хронический характер течения, и возможно только введение болезни в ремиссию.
Таким образом, рак на начальной стадии может быть успешно вылечен, а при 4 стадии рака правильно подобранная схема лечения поможет существенно продлить жизнь с онкологическим диагнозом. Если вы увидели рассказ, что кто-то сумел вылечить рак четвертой стадии, какими либо народными средствами, содой или другими методами нетрадиционной медицины, не верьте им! Чаще всего это просто рекламный ход очередных мошенников, а люди в их видеороликах, которые «излечили рак 4 стадии», — просто нанятые артисты. Помните, что своевременная диагностика и вовремя начатое лечение являются критериями успеха при любой стадии онкологического заболевания.
Современные подходы к лечению злокачественных новообразований предполагают планирование наиболее эффективного курса лечения и определение прогноза заболевания, что невозможно без объективной оценки анатомической распространенности опухолевого процесса, гистологической формы и ряда других прогностических факторов.
Для этого необходимо классифицировать по разным критериям опухолевый процесс, что позволяет оптимизировать, а также оценивать эффективность лечения каждого конкретного больного в сравнительном аспекте, независимо от того, в какой стране он лечился.
Поскольку опухолевые процессы исключительно разнообразны по морфологическим и клиническим проявлениям, то исчерпать в какой либо классификации все варианты злокачественного роста чрезвычайно трудно.
Клиническая классификация злокачественных опухолей
Как показывает клинический опыт, среди многочисленных факторов, влияющих на течение и исход заболевания, наиболее отвечающим целям и задачам классификации по стадиям представляется степень распространения новообразования к моменту установления диагноза.
Распространенность опухолевого процесса характеризуется тремя основными параметрами: размер первичной опухоли и ее переход на соседние анатомические структуры, наличие метастазов в регионарных лимфатических узлах и наличие отдаленных метастазов.
Именно суммарная характеристика этих компонентов, учитывающая особенности процесса в пределах каждого из них, положена в основу двух параллельно существующая классификация злокачественных новообразований: деления их на 4 стадии (TNM).
Классификация опухолевого процесса по стадиям
Принятая в республике и во многих других странах классификация по стадиям базируется на принципах, которые из-за специфики течения новообразований разных локализаций могут быть сформулированы только в самой общей форме.
В зависимости от размеров, степени прорастания в окружающие органы и ткани, метастазирования в лимфатические узлы и отдаленные органы, выделяют следующие стадии:
Ее еще называют carcinoma in silu. В отдельных случаях (рак шейки матки, эндометрия и некоторые другие опухоли) вводится скорее морфологическое, чем клиническое понятие о так называемой «нулевой» стадии — преинвазивной карциноме (карциноме in situ или «внутриэпителиальном» раке), смысл которого вытекает из самого определения.
Относятся опухоли с малыми размерами первичного очага (обычно до 1 см, но не более 3 см в диаметре), ограниченного пределами исходной ткани при отсутствии определимых регионарных метастазов и метастазов в другие органы.
Характерны большие, чем при I стадии, размеры первичной опухоли (как правило, от 3 до 5 см в диаметре) или меньшая величина новообразования, прорастающая подлежащие ткани органа без выхода за его пределы, без регионарных или при наличии одиночных (1-2) смещаемых регионарных метастазов. Отдаленных метастазов нет.
Диаметр первичной опухоли более 5 см, или распространение ее за пределы пораженного органа, но без прорастания соседних структур, независимо от того, имеются или нет одиночные регионарные метастазы; или наличие множественных смещаемых (удалимых) регионарных метастазов даже при минимальных размерах опухоли, которая не прорастает пораженный орган.
Основными признаками являются местное распространение опухоли на соседние органы (прорастание) либо наличие отдаленных (лимфогенных или гематогенных) метастазов вне зависимости от размеров первичного новообразования и даже если в момент исследования оно не обнаруживается (так называемые оккультные формы).
Определение IV стадии при подавляющем большинстве солидных злокачественных новообразований не вызывает существенных затруднений. Наибольшие разногласия возникают в условиях клинического исследования, предполагающего использование рентгенологических, эндоскопических, цитологических, радионуклидных методов и различных видов биопсии, при дифференцировании между I-II и II-III стадиями.
Как правило, разделение на стадии построено на сравнительно незначительных отличиях в размерах первичной опухоли, довольно субъективном представлении о ее подвижности и прорастании в прилегающие структуры или оценке истинного числа метастатических очагов в регионарных лимфатических узлах.
Поэтому для некоторых злокачественных новообразований определение стадии оказывается реально возможным только после хирургического вмешательства и гистологического исследования операционного препарата — опухоли, удаленной вместе с регионарными лимфатическими узлами или без них.
Представленная в общем виде система классификации по стадиям широко используется в онкологической практике. Однако ей присущ ряд недостатков. Это, прежде всего, неизбежный субъективизм в оценке клинических признаков и зависимость от полноты обследования больного.
Кроме этого, четыре градации степени распространения опухолевого процесса не охватывают всего разнообразия проявлений последнего, поэтому в рамках одной и той же стадии наблюдаются больные с различным прогнозом.
TNM классификация злокачественных новообразований
Важной задачей клинициста является определение прогноза заболевания и планирование наиболее эффективного лечения, для чего требуется объективная оценка анатомической распространенности поражения.
С этой целью необходимо иметь классификацию, основные принципы которой были бы применены ко всем локализациям злокачественных опухолей и которую впоследствии можно было бы дополнить сведениями, полученными при патогистологическом исследовании и/или данными хирургического вмешательства.
В наибольшей степени этим условиям соответствует международная TNM-классификация.
Классификация TNM основывается на клиническом и, когда возможно, гистопатологическом определении анатомического распространения заболевания. Система TNM была разработана Денуа [Denoix Р., Франция] в период с 1943 по 1952 гг. С 1953 г. происходит постоянное совершенствование этой классификации, что находит отражение в ее периодических пересмотрах.
В настоящее время действует 6-е издание (2002) классификации TNM, одобренное и принятое Американским объединенным комитетом по онкологическим заболеваниям и Международным противораковым союзом.
Система TNM в значительной степени свободна от недостатков других классификаций и создает реальные возможности унифицирования прогностических оценок, плана лечения, регистрации его исходов, взаимной информации между центрами и специалистами.
Компоненты описания анатомического распространения поражения в классификации TNM представлены:
Т — размер и местное распространение первичной опухоли;
N — отсутствие или наличие метастазов в регионарных лимфоузлах и степень их поражения;
М — наличие или отсутствие отдаленных метастазов.
Каждый из этих трех критериев имеет соответствующую градацию в виде цифры, указывающей на степень распространенности злокачественного процесса: Т1, Т2, Т3, Т4; N1, N2, N3; М0, М1.
Эффективность системы в «кратности обозначения» степени распространения злокачественной опухоли. Классификация по системе TNM дает достаточно точное описание анатомического распространения болезни. Четыре степени для Т, три степени для N и две степени для М составляют 24 категории TNM.
В сомнительных случаях, или когда невозможно более точно описать опухоль, применяются еще ряд дополнительных обозначений (Т0, ТХ, TIs; NX, N0; MX), что значительно увеличивает емкость характеристики опухолевого процесса и его объективность.
Общие правила применения классификации TNM для всех локализаций опухолей:
1. В максимально возможном числе случаев должно быть гистологическое подтверждение диагноза, если его нет, то такие случаи описываются отдельно;
2. При каждой локализации описываются две классификации:
а) клиническая классификация (TNM или cTNM), основанная на данных клинического, рентгенологического, эндоскопического, биопсии, хирургического методов исследования и ряда других дополнительных методов;
б) патологическая классификация или pTNM (постхирургическая, патогистологическая классификация), основанная на данных до начала лечения, но дополненных или измененных на основании сведений, полученных при xnpypi ичоском вмешательстве или исследовании операционного материала.
При морфологической оценке первичной опухоли необходима ее резекция и биопсия для правильной оценки степени ее распространения (рТ). Для патогистологической оценки состояния регионарных лимфатических узлов (pN) требуется их адекватное удаление, что позволяет определить отсутствие или наличие в них метастазов.
Для морфологической оценки отдаленных метастазов (рМ) необходимо их микроскопическое исследование. Клиническая классификация особенно важна для выбора и оценки методов лечения, тогда как патогистологическая позволяет получить наиболее точные данные для прогноза и оценки отдаленных результатов лечения.
3. После определения TNM и/или pTpNpM категорий, может быть выполнена группировка по стадиям. Установленная степень распространения опухолевого процесса по системе TNM или по стадиям должна оставаться в медицинской документации без изменений.
4. Если есть сомнения в правильности определения категорий Т, N, М, то надо выбирать низшую (т.е. менее распространенную).
5. В случае множественных синхронных злокачественных опухолей, возникших в одном органе, классификация строится на оценке опухоли с наивысшей категорией Т, а множественность и число опухолей указывают дополнительно: Т2(3) или Т2(5) При возникновении синхронных билатеральных опухолей парных органов каждую опухоль классифицируют отдельно.
6. Описание TNM и стадии может быть сужено или расширено для клинических или научных целей при неизменности установленных базовых категорий TNM, так, Т, N или М могут быть подразделены на подгруппы.
Общие принципы использования категорий TNM в клинической классификации:
Т — первичная опухоль:
ТХ — оценить размеры и местное распространение опухопи не представляется возможным;
Т0 — первичная опухоль не определяется;
Tis — преинвазивная карцинома (carcinoma in situ);
Т1, Т2, Т3, Т4 — отражает нарастание размера и/или местного распространения опухоли.
N — регионарные лимфатические узлы:
NX — недостаточно данных для оценки регионарных лимфатических узлов;
N0 — нет признаков метастатического поражения регионарных лимфатических узлов;
N1, N2, N3 — отражает различную степень поражения метастазами регионарных лимфоузлов.
Примечание: Прямое распространение первичной опухоли в лимфатические узлы расценивается как их метастатическое поражение. Метастазы в любых лимфоузлах, не являющихся регионарными для данной локализации, классифицируются как отдаленные.
М — отдаленные метастазы:
MX — недостаточно данных для оценки отдаленных метастазов;
М0 — нет признаков отдаленных метастазов;
М1 — имеются отдаленные метастазы.
Категорию М1 можно дополнять символами в зависимости от локализации отдаленных метастазов:
pN — регионарные лимфатические узлы:
pNX — состояние регионарных лимфатических узлов не может быть оценено;
pN0 — метастатического поражения регионарных лимфатических узлов не выявлено;
pN1, pN2, pN3 — гистологически подтвержденное нарастание степени поражения регионарных лимфатических узлов.
Примечание: Прямое распространение первичной опухоли в лимфатические узлы расценивается как метастатическое их поражение. Опухолевый узел больше 3 мм, обнаруженный в соединительной ткани или в лимфатических сосудах вне ткани лимфатического узла, расценивается как регионарный метастатический лимфоузел.
Опухолевый узел до 3 мм классифицируется в категории рТ как распространение опухоли. Когда размер пораженного метастазами лимфоузла является критерием для определения pN. как. например, при раке молочной железы, оценивают только пораженные лимфоузлы, а не всю группу
рМ — отдаленные метастазы:
рМХ — наличие отдаленных метастазов не может быть определено микроскопически;
рМ0 — при микроскопическом исследовании отдаленные метастазы не выявлены;
рМ1 — при микроскопическом исследовании отдаленные метастазы подтверждены.
Категория рМ1 может иметь такие же подразделения, как и категория М1.
Также при необходимости большей детализации возможно подразделение основных категорий (например, рТ1а и/или pN2a).
Гистологическая дифференцировка (G).
Используется как дополнительная информация, касающаяся первичной опухоли, и может быть отмечена следующим образом:
GX — степень дифференцировки не может быть установлена;
G1 — высокая степень дифференцировки;
G2 — средняя степень дифференцировки;
G3 — низкая степень дифференцировки;
G4 — недифференцированные опухоли
Примечание: Третья и четвертая степени дифференцировки могут быть объединены в некоторых случаях как «G3-4. низко- или недифференцированная опухоль».
При кодировке по классификации TNM возможно применение дополнительных символов, использование которых, однако, не является обязательным.
Среди них различают следующие:
r — обозначают рецидивы опухоли (например, rT1N1aM0 или rpT1aN0M0).
а — указывает на установление TNM после аутопсии.
m — обозначает наличие множественных первичных опухолей одной локализации.
Символом L определяют инвазию лимфатических сосудов:
LX — инвазия лимфатических сосудов не может быть выявлена;
L0 — инвазии лимфатических сосудов нет;
L1 — инвазия лимфатических сосудов выявлена.
Символ V описывает инвазию венозных сосудов:
VX — инвазия венозных сосудов не может быть выявлена;
V0 — инвазии венозных сосудов нет;
V1 — микроскопически выявлена инвазия венозных сосудов;
V2 — макроскопически определяется инвазия венозных сосудов.
Примечание: Макроскопическое поражение венозной стенки без наличия опухоли в просеете сосуда классифицируют как V2.
С-фактор или уровень надежности.
Отражает достоверность классификации с учетом использованных диагностических методов.
С1 — данные получены при применении стандартных диагностических методов (клинические, рентгенологические, эндоскопические исследования);
С2 — данные получены при использовании специальных диагностических методик (рентгенологическое исследование в специальных проекциях, томография, компьютерная томография (КТ), ангиография, ультразвуковое исследование (УЗИ), сцинтиграфия, магнитно-резонансная томография (МРТ), эндоскопия, биопсия, цитологические исследования);
С3 — данные получены в результате пробного хирургического вмешательства, включая биопсию и цитологическое исследование;
С4 — данные получены после радикальной операции и морфологического исследования операционного материала, pTNM эквивалентна С4;
С5 — данные получены после вскрытия. Например, конкретный случай можно описать так: T2C2N1C3M0C1, т.е. клиническая классификация TNM до лечения сформулирована с разной степенью надежности (С1, С2, С3).
R-символ указывает на наличие или отсутствие остаточной (резидуальной) опухоли после лечения и является также фактором прогноза:
RX — недостаточно данных для определения остаточной опухоли;
R0 — резидуальная опухоль отсутствует;
R1 — резидуальная опухоль определяется микроскопически;
R2 — резидуальная опухоль определяется макроскопически.
Таким образом, классификация по клиническим стадиям и по системе TNM дает достаточно точное описание анатомического распространения болезни. В формулировке онкологического диагноза обязательно указывается стадия опухолевого роста и ее расшифровка по системе TNM.
Важно помнить, что установленная больному после радикального лечения степень распространенности опухолевого процесса (стадия заболевания, TNM) в последующем не изменяется независимо от исхода заболевания (выздоровление, рецидив, генерализация процесса) и является категорией пожизненной.
Основной целью Международной классификации злокачественных новообразований по распространенности процесса является разработка методики единообразного представления клинических данных. Единые критерии оценки способствуют обмену объективной информацией между медицинскими центрами и дальнейшему изучению проблемы рака.
Угляница К.Н., Луд Н.Г., Угляница Н.К.
