Опубликовано в журнале:
«CONSILIUM MEDICUM», 2013, ТОМ 15, № 10, с. 22-24
А.В.Ледина, В.Н.Прилепская
ФГБУ Научный центр акушерства, гинекологии и перинатологии им. В.И.Кулакова Минздрава РФ
Бактериальный вагиноз (БВ) – широко распространенное патологическое состояние, встречающееся у женщин детородного возраста, которое включает комплекс изменений вагинального биотопа, характеризующегося снижением количества нормальной кислородпродуцирующей лактофлоры и повышением концентрации других микроорганизмов, особенно грамотрицательных анаэробов типа Prevotella Porphyromonas spp., Peptostreptococcus spp., Fusobacterium spp., Mobiluncus spp. и GV [5, 18].
Известно, что микрофлора влагалища здоровых женщин репродуктивного возраста представлена широким спектром микроаэрофилов, а также факультативных и облигатных анаэробов [4], присутствие которых не нарушает нормального состояния, не вызывает развития воспалительной реакции и патологических симптомов, характерных для вульвовагинита или БВ. В основном нормальная микрофлора представлена микроорганизмами рода Lactobacillus spp. – микроаэрофильными, продуцирующими перекись водорода палочками (71–100%), реже – анаэробными грамположительными палочками (5–30%).
Кроме лактобактерий, микроаэрофильная флора влагалища здоровых женщин представлена Gardnerella vaginalis (по данным разных авторов, в 6–60% случаев), а также включает облигатные анаэробы Peptostreptococcus spp. (30–90%), грамположительные анаэробные кокки, грамположительные палочки – строгие анаэробы Bifidobacterium spp. (у здоровых женщин примерно в 12% случаев), Clostridium spp. (10–25%), Propionibacterium spp. – P. acnes (до 25%), значительно реже выявляются Mobiluncus spp. (0–5%). Все эти микроорганизмы являются типичными представителями нормальной микрофлоры генитального тракта.
В нормальном биотопе также могут обнаруживаться грамотрицательные строго анаэробные палочковидные бактерии бактероиды Bacteroides spp.: B. urealyticum, B. fragilis, B. vulgatus, B. ovatus, B. distasonis, B. uniformis, B. coccae, B. multiacidus (9–13%), Fusobacterium spp. (14–40%), Porphyromonas spp. (31%), Prevotella spp. (60%) и генитальные микоплазмы M. hominis, U. urealyticum (у 2–15% сексуально активных женщин).
Из представителей факультативных анаэробных микроорганизмов часто выделяют каталазопозитивные, коагулазонегативные Staphylococcus epidermidis, новобиоцинрезистентные Staphylococcus saprophyticus, Streptococcus spp. Это стрептококки группы viridans – «зеленящие» (а или g), гемолитические, стрептококки серологической группы В (Streptococcus agalactie), стрептококки серологической группы D (энтерококки); непатогенные коринебактерии – Corynebacterium minutissimum, C. equi (новое название – Rhodococcus equi), C. aquaticum, C. xerosis; Escherichia coli.
Другие энтеробактерии (Klebsiella spp., Citrobacter spp., Enterobacter spp.) встречаются менее чем у 10% здоровых женщин. Дрожжеподобные грибы рода Candida – C. albicans, C. tropicalis и Torulopsis glabrata (ранее C. glabrata) – выявляются во влагалище здоровых женщин в 15–20% случаев. То есть микрофлора влагалища здоровой женщины представлена широким спектром разных микроорганизмов, которые находятся в состоянии биологического равновесия и не вызывают патологических изменений слизистых оболочек вульвы и влагалища.
Микробиоценоз влагалища при БВ характеризуется резким снижением уровня перекись продуцирующих лактобактерий, вплоть до их полного исчезновения, и замещением их гарднереллами, которые способствуют росту колоний аэробных и анаэробных микроорганизмов. Кроме G. vaginalis, характерными представителями микрофлоры при БВ являются Prevotella spp., Porphyromonas spp., Bacteroides spp., Peptostreptococcus spp., Mycoplasma hominis, Ureaplasma urealyticum, Mobiluncus spp., а также Fusobacterium spp. и Atopobium vaginae.
Концентрация микроаэрофильных бактерий (G. vaginalis) при БВ может повышаться в сотни раз, а анаэробных микроорганизмов Bacteroides spp., Peptococcus spp. – в тысячи раз и более [1, 9]. В некоторых случаях на фоне абсолютного преобладания микроорганизмов, ассоциированных с БВ, могут присутствовать и лактобактерии в низком титре, но, как правило, это анаэробные лактобактерии, неспособные продуцировать перекись водорода.
В сложной цепи патогенеза различных заболеваний женских половых органов существенная роль отводится иммунным реакциям организма. Снижение неспецифической резистентности у пациенток с БВ [2], а также то, что до 90% G. vaginalis находятся на поверхности вагинального эпителия в виде биопленок [21], способствует росту резистентности анаэробной вагинальной флоры [13] к современным лекарственным препаратам и длительному рецидивирующему течению патологического процесса.
Клиника
Основными клиническими проявлениями БВ являются гомогенные выделения из влагалища, пенистые, слегка тягучие, белого или серого цвета со специфическим «рыбным» запахом. Другие жалобы, такие как зуд, дизурические расстройства, диспареуния, встречаются реже, могут совсем отсутствовать или появляться периодически. Бессимптомное течение инфекционного процесса наблюдается более чем у 1/2 всех женщин с БВ, и у них какие-либо субъективные жалобы могут вообще отсутствовать [16]. При длительно текущем процессе выделения приобретают желтовато-зеленоватую окраску, становятся более густыми, нередко напоминают творожистую массу, равномерно распределяются по стенкам влагалища без выраженного его воспаления [8].
Наиболее опасны осложнения БВ, которые возникают при беременности, во время родоразрешения (преждевременный разрыв плодных оболочек, хориоамнионит, аномалии родовой деятельности), в послеродовом или послеоперационном периоде в случае оперативного родоразрешения (послеродовый эндометрит). БВ может оказывать неблагоприятное влияние на развитие плода (гипотрофия) или новорожденного (пневмония), поэтому чрезвычайно важным является лечение этого заболевания в период планирования и во время беременности [1].
Диагностика
С 1983 г. и по настоящее время для постановки диагноза БВ применяются критерии, предложенные R.Am-sel и соавт. (1983 г.), которые включают наличие обильных выделений из влагалища с неприятным запахом; появление запаха «гнилой рыбы» при проведении аминного теста; повышение значения pH вагинального содержимого до 4,5; присутствие «ключевых клеток» в мазках, окрашенных по Граму. Диагноз БВ можно поставить в случае выявления 3 из 4 указанных критериев.
Микроскопия вагинального мазка, окрашенного по Граму, – наиболее информативный, достоверный и доступный метод диагностики БВ, который дает возможность объективно оценить состояние вагинальной микроэкологии, причем позволяет оценить не только морфологические особенности и соотношение отдельных компонентов вагинальной микрофлоры, но и получить информацию о состоянии слизистой влагалища и наличии лейкоцитарной реакции [5]. Полимеразная цепная реакция позволяет провести не только типирование, но и количественное определение микроорганизмов в режиме реального времени и в последние годы широко применяется в клинической практике.
Лечение
Успешное лечение БВ, как и любого заболевания, зависит от правильной и своевременной постановки диагноза и проведения патогенетически обоснованной эффективной терапии.
Цель лечения БВ – восстановить нормальную микрофлору влагалища, задержать рост микроорганизмов, не свойственных этому микроценозу. Как правило, на первом этапе лечения для пациентки подбирается терапия, которая обеспечивает высокую концентрацию лекарственного вещества во влагалище, что обусловливает эффективность использования малых доз антимикробного препарата и быстрое купирование симптомов заболевания. Второй этап лечения включает стимуляцию нормальной лактофлоры влагалища за счет применения биологических бактерийных препаратов – эубиотиков и пробиотиков [6].
Основными препаратами для лечения БВ являются метронидазол, клиндамицин и тинидазол. Эти препараты могут применяться как в таблетированной форме для приема внутрь, так и в виде вагинальных таблеток, гелей, свечей. Хотя пероральный путь приема ассоциируется с большей частотой побочных эффектов, он является более приемлемым для большинства пациенток.
Метронидазол рекомендуется назначать в дозе 500 мг 2 раза в день в течение 7 дней или 1-кратно в дозе 2 г, но такой режим считается менее эффективным. При приеме метронидазола могут возникать побочные эффекты со стороны желудочно-кишечного тракта в виде металлического вкуса во рту и тошноты (до 10%), а также транзиторная нейтропения (7,5%), периферическая нейропатия. Тошнота, другие гастроинтестинальные эффекты менее выражены при интравагинальном пути введения метронидазола. Вагинальный гель в дозе 5 г, вводимый ежедневно в течение 5 дней, не уступает по эффективности пероральному пути введения и с успехом может применяться для лечения БВ [17].
Тинидазол – препарат нитроимидазольного ряда, применяется в таблетках по 1 г 1 раз в день в течение 5 дней или по 2 г в течение 2 дней.
Сравнимым по эффективности с метронидазолом, но имеющим меньшее количество побочных эффектов является клиндамицин (Клиндацин ® ) – антибиотик группы линкозамидов, обладающий широким спектром действия, оказывающим в основном бактериостатический эффект. Клиндамицин активен в отношении Staphylococcus spp. (в том числе Staphylococcus epidermidis, продуцирующих пенициллиназу), Streptococcus spp. (исключая Enterococcus spp.), Streptococcus pneu-moniae, Corynebacterium diphtheriae, в отношении споро- и неспорообразующих анаэробов и микроаэрофильных грамположительных кокков (включая Peptococcus spp. и Peptostreptococcus spp.), Clostridium perfringens, Clostridium tetani, Mycoplasma spp., Bacteroides spp. (включая Bacteroides fragilis и Prevotella melaninogenica), Fusobacterium spp., Propionibacterium spp., Eubacter spp., Actinomyces spp., т.е. против большинства микроорганизмов, вызывающих дисбиоз влагалища и БВ.
Предпочтительным режимом является местное применение препарата в течение 3–7 дней. При этом вагинальные суппозитории вводятся по 1 на ночь или 2% вагинальный крем при помощи аппликатора (5 г) на ночь 3–7 дней. Перорально клиндамицин назначается 2 раза в день по 300 мг в течение 7 дней.
Местный клиндамицин является наиболее эффективным по сравнению с метронидазолом препаратом при лечении рецидивирующего БВ, особенно ассоциированного с A. vaginae; клиническое излечение при его применении наступает в 83,3% случаев (рПобочные эффекты (псевдомембранозный колит, тошнота) при приеме клиндамицина встречаются редко, что значительно повышает комплаентность терапии.
Применение клиндамицина (Клиндацин ® ), что очень важно, возможно при беременности или в подготовительном к родам периоде (только местно) в обычных терапевтических дозировках.
Эффективность, быстрое достижение положительного результата лечения, хорошая переносимость клиндамицина при лечении, в том числе беременных женщин, доказана при проведении многочисленных рандомизированных плацебоконтролируемых сравнительных клинических исследований [1, 7, 14].
Вторым этапом лечения, а также с целью профилактики рецидивов БВ назначаются эубиотики, пробиотики, которые могут применяться в комплексе с антибактериальными препаратами или как основное средство лечения. В первом случае назначение пробиотиков целесообразно проводить не ранее чем через 3 дня после окончания антибактериальной терапии БВ в виде интравагинальных суппозиториев; длительность лечения должна составлять менее 7–10 дней [6, 12].
После проведенного лечения примерно у 1/3 пациенток возникает рецидив заболевания в течение первых 3 мес, а более чем у 1/2 симптоматика возобновляется в течение 12 мес [19, 20]. Это вероятнее всего происходит в связи с неэффективностью проведенного лечения, так как от 65 до 80% [15] патогенов находится в составе биопленок, матрикс которых может связывать или не пропускать, и/или инактивировать антибиотики [3, 10, 11] и приводить к снижению эффективности лечения. Другой возможной причиной частых рецидивов является то, что не происходит достаточно полного восстановления нормальной микрофлоры влагалища и на этом фоне вновь активизируется патогенная микрофлора [12, 23].
Вопрос о целесообразности назначения лечения партнерам женщин, получающих лечение по поводу БВ, не решен. Ряд исследователей считают, что лечение половых партнеров не влияет на успешность терапии, хотя доказана роль половых контактов в возникновении и рецидивировании БВ. Кроме того, показана эффективность использования презервативов в снижении частоты рецидивов БВ [22]. Но поскольку доказательная база для окончательных выводов остается недостаточной, для решения этой задачи необходимы новые исследования.
Таким образом, БВ, представляющий дисбиотическое состояние экосистемы влагалища, является достаточно распространенной в современной популяции патологией, требующей своевременной диагностики, комплексной адекватной терапии и профилактики. Препаратом, оказывающим быстрое положительное действие и обладающим хорошей переносимостью, а также разрешенным к применению во время беременности, является клиндамицин (Клиндацин ® ). Высокая эффективность, доказанная клиническими исследованиями, позволяет использовать Клиндацин ® в клинической практике как один из основных препаратов для лечения БВ.
ЛИТЕРАТУРА
1. Егорова А.Т., Базина М.И., Рулева М.А. Опыт лечения бактериального вагиноза у беременных женщин клиндацином (крем вагинальный). Рос. вестн. акушера-гинеколога. 2010; 6: 68–71.
2. Ефимов Б.А., Тютюнник В.Л. Бактериальный вагиноз: современный взгляд на проблему. РМЖ. 2008; 16 (1): 18.
3. Мальцев С.В., Мансурова Г.Ш. Что такое биопленка? Практ. медицина. 2011; 5 (53): 7–10.
4. Орлова В.С., Набережнев Ю.И. Состояние и регуляция нормального микробиоценоза влагалища. Научные ведомости БелГУ. Медицина. Фармация. 2011; 22 (1): 15–21.
5. Прилепская В.Н., Байрамова Г.Р. Этиопатогенез, диагностика и современные направления в лечении бактериального вагиноза. 2002; 18: 795–7.
6. Прилепская В.Н., Довлетханова Э.Р., Байрамова Г.Р., Фофанова И.Ю. Современный взгляд на вопросы этиологии, патогенеза и лечения бактериального вагиноза. Гинекология. 2010; 2: 44–8.
7. Ткаченко Л.В., Складановская Я.В. Эффективность клиндамицина при бактериальном вагинозе у беременных. Гинекология. 2010; 15 (1): 18–21.
8. Тютюнник В.Л. Патогенез, диагностика и методы лечения бактериального вагиноза. Фарматека. 2005; 2 (98): 20–4.
9. Allsworth JE, Peipert JF. Prevalence of bacterial vaginosis: 2001–2004 National Health and Nutrition Examination Survey data. Obstet Gynecol 2007; 109: 114.
10. Costerton JW, Stewart PS, Greenberg EP. Bacterial biofilms: a common cause of persistent infections. Science 1999; 284: 1318–22.
11. Davies D. Understanding biofilm resistance to antibacterial agents. Nat Rev Drug Discov 2003; 2: 114–22.
12. Falagas M, Betsi GI, Athanasiou S. Probiotics for the treatment of women with bacterial vaginosis. Clin Microbiol Infect 2007; 13: 657.
13. Fredricks DN, Fiedler TL, Thomas KK et al. Targeted PCR for detection of vaginal bacteria associated with bacterial vaginosis. J Clin Microbiol 2007; 45: 3270.
14. Greaves WL, Chungafung J, Morris B et al. Clindamycin versus metronidazole in the treatment of bacterial vaginosis. Obstet Gynecol 1988; 72: 799.
15. Hancock V, Ferrieres L, Klemm P. Biofilm formation by asymptomatic and virulent urinary tract infectious Escherichia coli strains. FEMS Immunol. Med Microbiol 2007; 51: 212–9.
16. Joesoef M, Schmid G. Bacterial vaginosis. In: Clinical evidence. BMJ Publishing Group. London 2001; p. 887.
17. Koumans EH, Markowitz LE, Hogan V. CDC BV Working Group. Indications for therapy and treatment recommendations for bacterial vagi-nosis in nonpregnant and pregnant women: a synthesis of data. Clin Infect Dis 2002; 35: s152.
18. Ling Z, Kong J, Liu F et al. Molecular analysis of the diversity of vaginal microbiota associated with bacterial vaginosis. BMC Genomics 2010; 11: 488.
19. Mehta SD. Systematic review of randomized trials of treatment of male sexual partners for improved bacteria vaginosis outcomes in women. Sex Transm Dis 2012; 39: 822.
20. Ness RB, Kip KE, Soper DE et al. Variability of bacterial vaginosis over 6- to 12-month intervals. Sex Transm Dis 2006; 33: 381.
21. Patterson JL, Stull-Lane A, Girerd PH, Jefferson KK. Analysis of adherence, biofilm formation and cytotoxicity suggests a greater virulence potential of Gardnerella vaginalis relative to other bacterial-vaginosis-as-sociated anaerobes. Microbiol 2010; 156: 392.
22. Smart S, Singal A, Mindel A. Social and sexual risk factors for bacterial vaginosis. Sex Transm Infect 2004; 80: 58.
23. Swidsinski A, Doerffel Y, Loening-Baucke V et al. Gardnerella biofilm involves females and males and is transmitted sexually. Gynecol Obstet Invest 2010; 70: 256.
24. Плахова К.И., Атрошкина М.Е., Ильина Е.Н. и др. Роль Atopobium vaginae при рецидивировании бактериального вагиноза. Вестн. дерматологии и венерологии. 2007; 5: 9–13.
Индекс лекарственного препарата: Клиндамицин: Клиндацин ® (Акрихин ОАО)
Согласно современным представлениям, бактериальный вагиноз — это заболевание, характеризующееся преимущественным количеством лактобацилл, коринебактерий (гарднереллы, анаэробные бактерии) во влагалище.
Коринебактерии могут в незначительном количестве присутствуют во влагалище здоровой женщины. Но при возникновении благоприятных условий (воспалительные процессы женских половых органов, экстрагенитальные заболевания, эндокринные расстройства и др.). Наблюдается их усиленное размножение, хотя и не вызывает интенсивного воспалительного процесса, но приводит к изменению консистенции и характера содержимого влагалища. Во время беременности бактериальный вагиноз может быть причиной акушерских осложнений, таких как хориоамнеонит, преждевременный разрыв плодных оболочек, эндометрит.
Частота этой патологии среди воспалительных заболеваний женских половых органов в репродуктивном возрасте составляет 10-35%. Течение бактериального вагиноза может быть подострым, хроническим или малосимптомным.
Если преобладает количество Gardnerella vaginalis, то пациентки жалуются на изжогу, зуд в области наружных половых органов, значительные водянистые выделения из влагалища, часто с неприятным «рыбным» запахом. Они накапливаются в сводах и у входа во влагалище, равномерно покрывая ее стенки. Хроническая стадия заболевания часто имеет бессимптомное течение.
Диагноз ставится на основании следующих признаков: рН выделений из влагалища более 4,5, наличие ключевых клеток в сыром предметном стекле (более 20%) появление «рыбного» запаха после добавления к выделениям 10% раствора гидроокиси калия.
Лечения бактериального вагиноза
Для лечения бактериального вагиноза применяют антибиотики группы тетрациклина per os и местно, метронидазол по 500 мг 2 раза в день 7 дней Гиналгин по 1 вагинальной свече в день. Эффективное применение местного лечения препаратом (2% крем «Далацин»). После этого можно применить препараты, которые восстанавливают лактофлоры влагалища (лактобактерин, бифидумбактерин). Обязательно нужно проводить лечение одновременно как у женщины, так и у мужчины.
| Бактериальный вагиноз | |
|---|---|
 Морфотипы Gardnerella vaginalis во влагалищном мазке, под микроскопом. |
|
| МКБ-10 | B 96 96. , N 76 76. |
| МКБ-9 | 616.1 616.1 |
| MeSH | D016585 |
Гарднереллёз (бактериальный вагиноз) — это инфекционное невоспалительное заболевание, характеризующееся резким снижением или отсутствием лактофлоры и её заменой на полимикробные ассоциации анаэробов и гарднереллы, концентрация которых достигает 10 9 —10 11 КОЕ/мл ГЭ/мл [1] вагинального отделяемого. Многообразие различных микроорганизмов, участвующих в возникновении бактериального вагиноза, объясняет термин «бактериальный», а в связи с отсутствием в отделяемом влагалища лейкоцитов — клеток, ответственных за развитие воспалительной реакции, произошло изменение термина «вагинит» на термин «вагиноз».
Содержание
Этиология [ править | править код ]
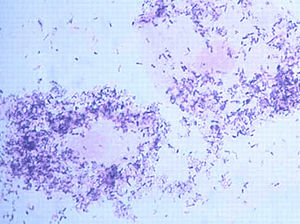
У здоровых девушек и женщин 16-40 лет ведущее место в вагинальном биоценозе занимают лактобактерии, имеющие историческое название «палочки Додерлейна». Они занимают более 95 % всей микрофлоры влагалища.
Кроме лактобактерий, в состав влагалищной микрофлоры входят более 300 микроорганизмов, которые составляют оставшиеся 5 %. В состав нормальной микрофлоры влагалища могут входить всевозможные микроорганизмы (Таблица 1).
Таблица 1. Видовой состав нормальной микрофлоры влагалища женщин репродуктивного периода.
| Грамположительные палочки | Lactobacillus spp., Corynebacterium spp., Eubacterium spp., Bifidobacterium spp., Propionibacterium spp., Clostridium spp. |
| Грамотрицательные облигатно анаэробные палочки (14-55%) | Bacteroides spp., Fusobacterium spp., Prevotella spp., Porphyromonas spp., Leptotrichia spp. |
| Грамположительные кокки (30-80%) | Peptostreptococcus spp., Peptococcus spp., Staphylococcus spp., Micrococcus varians, Enterococcus spp., Streptococcus viridans и др. |
| Грамотрицательные кокки | Veilonella spp., Acidominococcus fermentans, непатогенные Neisseria spp. (не gonorrhoeae) |
| Энтеробактерии | Echerihia coli, Klebsiella spp., Enterobacter spp., Citrobacter spp. и др. |
Колонизируя слизистую влагалища, лактобациллы принимают участие в формировании экологического барьера и обеспечивают тем самым резистентность влагалищной микрофлоры. Защитные свойства лактобацилл реализуются по-разному: за счет антагонистической активности, способности продуцировать лизоцим, адгезивных свойств. Однако основным механизмом, обеспечивающим устойчивость влагалищной микрофлоры, являются кислотообразование и продукция перекиси водорода. В норме вагинальное содержимое имеет кислую реакцию (рН = 3,8-4,5), возникающую в результате образования молочной кислоты (продукта метаболизма лактобактерий). При низких показателях рН влагалища происходит подавление роста патогенных и условно-патогенных микроорганизмов, таких как гарднерелла, стрептококки и облигатные анаэробы.
Особенностью микрофлоры влагалища является её изменчивость под действием как экзогенных, так и эндогенных факторов. На биоценоз оказывают влияние физиологические и гормональные изменения (пубертатный период, беременность, менопауза), фазы менструального цикла, различные нарушения менструальной функции. Большое значение имеют степень половой активности, использование антибактериальных препаратов, гормонотерапия, хирургические вмешательства. При бактериальном вагинозе, развившемся в результате действия одного или сочетания перечисленных факторов, происходит существенное снижение количества лактобацилл, сопровождающееся колонизацией влагалища Gardnerella vaginalis и другими БВ-ассоциированными микроорганизмами (всего около 200 видов).
Факторы риска [ править | править код ]
- ранее перенесенные заболевания половых органоввоспалительного характера;
- длительный и бесконтрольный прием антибактериальных препаратов;
- наличие различных нарушений менструального цикла;
- наличие фоновых процессов шейки матки;
- длительное применение ВМС с целью контрацепции;
- применение оральных контрацептивов.
Патогенез [ править | править код ]
Патогенез бактериального вагиноза достаточно сложен. Ключевым моментом является нарушение баланса вагинальной микрофлоры под влиянием эндо- и/или экзогенных факторов, в результате чего происходит снижение плотности обсеменённости слизистой влагалища лактобактериями, которые замещаются анаэробной и факультативно-анаэробной флорой. Анаэробы продуцируют летучие жирные кислоты и аминокислоты, которые расщепляются до летучих аминов, в результате чего появляется неприятный запах выделений у пациенток с бактериальным вагинозом. Важно отметить, что при бактериальном вагинозе не наблюдается воспалительной реакции организма (нет повышения количества лейкоцитов). Важным фактором, приводящим к персистенции и рецидивированию бактериального вагиноза, является формирование биоплёнки на поверхности эпителия влагалища. Биоплёнка препятствует самостоятельному восстановлению микрофлоры влагалища; более того, показано, что у женщин с рецидивирующим бактериальноым вагинозом биоплёнка сохраняется и после лечения и элиминации клинических проявлений заболевания.
Следует отметить, что c развитием бактериального вагиноза могут быть ассоциированы более 200 видов микроорганизмов, в связи с чем выявление всех возможных бактерий не представляется возможным. Более того, в ряде исследований показано, что видовой состав микрофлоры уникален у каждой пациентки с бактериальным вагинозом. Однако наиболее распространённым маркерным микроорганизмом является Gardnerella vaginalis, выявляемая у 95-100% пациенток с бактериальным вагинозом. Gardnerella vaginalis не только самый распространённый, но и самый патогенный микроорганизм из всех БВ-ассоциированных ввиду возможности образования биоплёнки, способности к адгезии, продукции цитотоксинов (в т.ч. вагинолизина).
Клинические проявления [ править | править код ]
Основной жалобой при бактериальном вагинозе является жалоба на обильные выделения из половых путей белого или серого цвета, часто с неприятным «рыбным» запахом. Выделения усиливаются перед менструациями или после полового акта. При осмотре на зеркалах эти выделения часто имеют пенистый характер, легко удаляются со слизистой ватным тампоном.
Другие жалобы — на зуд, нарушения мочеиспускания, боли во время полового акта — встречаются очень редко и чаще всего связаны с сопутствующими заболеваниями. У большого количества женщин с бактериальным вагинозом жалобы могут отсутствовать. Таким образом, в зависимости от наличия жалоб бактериальный вагиноз подразделяется на два варианта: бессимптомный и с клиническими проявлениями. Для бактериального вагиноза характерно рецидивирующее течение (рецидив заболевания развивается у 50% женщин вне зависимости от схемы лечения).
Диагностика [ править | править код ]
В соответствии с европейскими руководствами, для диагностики бактериального вагиноза могут применяться следующие подходы:
А. Клинические критерии (критерии Amsel):
- Гомогенные серо-белые выделения;
- рН вагинальных выделений >4.5;
- «Рыбный» запах (непосредственно выделений или при добавлении 10% КОН);
- Наличие «ключевых» клеток при микроскопии нативного препарата.
Наличие 3-х из 4-х критериев позволяет установить диагноз бактериальный вагиноз.
В. Микроскопический метод с оценкой баллов Nugent.
Баллы Nugent основаны на результатах микроскопии мазка, окрашенного по Граму, с оценкой соотношения различных морфотипов. В настоящее время этот метод считается «золотым стандартом» в диагностике бактериального вагиноза. Ответ выдается в виде баллов от 0 до 10. Нормальное состояние биоценоза влагалища констатируют при 0-3 баллах, при 4-6 баллах – промежуточное состояние, более 6 баллов – бактериальный вагиноз. При анализе не учитываются морфотипы, не связанные с бактериальным вагинозом; клиническая интерпретация промежуточных состояний затруднена.
С. Микроскопический метод в соответствии со шкалой Хэй-Айсон.
Значения шкалы Хэй-Айсон также основаны на результатах микроскопии мазка, окрашенного по Граму, но позволяют более полно отразить состояние вагинальной флоры, чем баллы Nugent, т.к. описывают не только морфотипы бактерий, ассоциированных с бактериальным вагинозом, но и другие возможные варианты нарушений микрофлоры влагалища. Ответ выдается в виде степени нарушения микрофлоры от 0 до 4.
- Уровень 0– эпителиальные клетки, бактерии отсутствуют. Указывает на недавно проведенный курс антибиотикотерапии;
- Уровень I (Норма)– нормальная вагинальная микрофлора (доминирует морфотип лактобацилл)
- Уровень II (Промежуточное состояние) – смешанная бактериальная флора; наличие лактобацилл совместно с морфотипом Gardnerella vaginalis и/или Mobiluncus;
- Уровень III (Бактериальный вагиноз)- доминирует морфотип Gardnerella vaginalis и/или Mobiluncus; малое количество или полное отсутствие лактобацилл;
- Уровень IV – грамположительные кокки; лактобациллы не определяются.
Кроме того, в мировой практике широко применяют микроскопию нативного препарата или модифицированные системы анализа мазка, разработанные для упрощения процедуры анализа.
Стоит отметить, что клинические критерии Amsel применяются в РФ достаточно редко ( Дифференциальная диагностика [ править | править код ]
- Вульвовагинальный кандидоз (молочница). При нем pH ≤4,5. Обычно эта патология не связана с измененным запахом выделений
- Инфекция, вызванная Trichomonas vaginalis. Как и в случае бактериального вагиноза, pH>4,5. Однако в отличие от женщин с бактериальным вагинозом, пациенты с инфекцией T. vaginalis часто имеют вагинит и цервицит
- Инородное тело во влагалище, в частности оставлен тампон или презерватив
- Воспалительное заболевание органов малого таза
- Инфекции, передающиеся половым путем
- Пациенты с бактериальным вагинозом могут отмечать, что их выделения пахнут особенно плохо сразу после полового акта или после месячных
- Клиническое дифференцирование между молочницей и бактериальным вагинозом может оказаться сложным, однако измерения вагинального pH сможет помочь. Для пациентов с молочницей характерно pH ≤4,5, в то время как в случае бактериального вагиноза — pH> 4,5
- Женщины с молочницей или T. vaginalis обычно жалуются на зуд или раздражение вульвы, что не является характерным для бактериального вагиноза [2]
Лечение [ править | править код ]
Стартовой терапией БВ проводится исключительно антисептиками (БЕТАДИН свечи) с целью исключения анбиотикоризистентности, после лечения не требуется дополнительное лечение пробиотиками*. Терапия комбинированными препаратами БВ должна быть двухэтапной (при условии получения результатов анализов, ). На первом этапе используются антимикробные препараты, на втором — препараты для восстановления нормальной флоры влагалища. В соответствии с мировыми и российскими рекомендациями, для лечения БВ могут использоваться
- антисептики (БЕТАДИН свечи) вагинально.
- комбинированы препараты (тержинан) вагинально
- препараты 5-нитроимидазолового ряда (метронидазол, орнидазол, секнидазол и др.) вагинально или перорально.
- клиндамицин (вагинально или перорально).
Вне зависимости от используемой схемы лечения рецидивы развиваются примерно у 50% пациенток.
Другие препараты (в том числе, содержащие лиофилизированные лактобактерии) не имеют доказанной эффективности, а потому не входят в основные рекомендации и руководства по лечению бактериального вагиноза.
Более перспективным направлением лечения являются вагинальные пребиотики, стимулирующие рост вагинальной лактофлоры, которые не содержат чужеродной лактофлоры, а наоборот способствуют росту собственной лактофлоры определенной женщины. Всё большую популярность набирают препараты, содержащие молочную кислоту.
