- Содержание
- Какие аномалии характеризуют экстрофию? [ править | править код ]
- Образование [ править | править код ]
- Вероятность [ править | править код ]
- Клоакальная экстрофия [ править | править код ]
- Степень экстрофии [ править | править код ]
- Лечение экстрофии [ править | править код ]
- Этапы лечения [ править | править код ]
- Аугментация (увеличение) мочевого пузыря кишечным лоскутом и необлэддер [ править | править код ]
- Удерживающая (континентная) стома [ править | править код ]
- Первичная пластика мочевого пузыря [ править | править код ]
- Причины экстрофии мочевого пузыря
- Симптомы экстрофии мочевого пузыря
- Диагностика экстрофии мочевого пузыря
- Лечение экстрофии мочевого пузыря
- Реабилитация после болезни
- Особенности питания и образ жизни
- Лечение народными средствами
- Осложнения экстрофии мочевого пузыря
- Профилактика экстрофии мочевого пузыря
- Общие сведения
- Причины экстрофии мочевого пузыря
- Симптомы экстрофии мочевого пузыря
- Диагностика и лечение экстрофии мочевого пузыря
- Прогноз и профилактика экстрофии мочевого пузыря
| Экстрофия мочевого пузыря | |
|---|---|
 |
|
| МКБ-10 | Q 64.1 64.1 |
| МКБ-10-КМ | Q64.10 |
| МКБ-9 | 753.5 753.5 |
| МКБ-9-КМ | 753.5 [1] |
| OMIM | 600057 |
| DiseasesDB | 33377 |
| eMedicine | ped/704 |
| MeSH | D001746 |
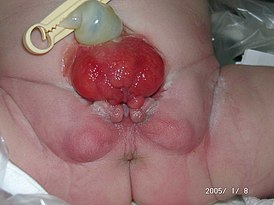
Экстрофия мочевого пузыря (происходит от греческого слова "ekstrophe", что означает смещение, выворачивание, выворот мочевого пузыря) — это врождённый порок развития мочевого пузыря, при котором мочевой пузырь оказывается не внутри, а снаружи. Передняя стенка мочевого пузыря отсутствует, как и соответствующий ей участок брюшной стенки, которая расщеплена, и таким образом мочевой пузырь оказывается вовне. Моча льётся наружу через отверстия мочеточников. Имеется эписпадия уретры.
За исключением мочеполовой системы дети с экстрофией ничем не отличаются от других детей и развиваются так же, как их сверстники.
Содержание
Какие аномалии характеризуют экстрофию? [ править | править код ]
- Эписпадия: у мальчиков мочеиспускательный канал и головка члена расщеплены по дорсальной поверхности, у девочек уретра также не сформирована, а её выход расположен между расщепленным клитором и разведенными малыми половыми губами.
- Кавернозные тела укорочены за счёт разошедшихся в стороны лонных костей.
- Отсутствует шейка мочевого пузыря и сфинктер. Шейка мочевого пузыря представляет собой нижнюю часть мочевого пузыря в форме некой чаши (лейки), которая содержит кольцо из мышц, открывающих и закрывающих выход мочи из пузыря. Именно эта группа мышц (сфинктер) делает возможным контроль над мочеиспусканием.
- Маленький объём мочевого пузыря.
- Неправильное расположение мочеточников (выводных трубок, по которым моча выводится из почек в мочевой пузырь): мочеточники иначе, нежели это нужно, располагаются на входе в мочевой пузырь, что приводит к рефлюксу (обратному забросу мочи из мочеточников в почки).
- Расхождение лонных костей.
- Положение ануса выше, чем обычно: выход прямой кишки расположен ближе к мошонке (влагалищу у девочек), что обычно никак не отражается на функции кишечника.
- Пупок с рождения расположен более низко, часто слабо различим; при необходимости хирурги могут сформировать новый красивый пупочек в «правильном» месте.
Образование [ править | править код ]
Состояние экстрофии образуется очень рано во время развития эмбриона, примерно на 4-5 неделях его развития. Причины неправильного развития пока не до конца ясны. Именно в это время начинают формироваться органы и ткани организма из разъединяющихся, делящихся и соединяющихся клеток. Одна из теорий предполагает, что именно из-за какого-то неправильного механизма такого деления и соединения клеток, что-то происходит с клоакальной мембраной, что не даёт ей закрыться, и это приводит к тому, что мочевой пузырь оказывается вне брюшной полости. Другая теория предполагает, что на этом этапе развития эмбриона слой клеток над мочевым пузырем очень тонок, он не может удержать мочевой пузырь внутри и расщепляется, опять же мочевой пузырь оказывается снаружи.
Комплекс экстрофия-эписпадия представляет собой спектр врождённых пороков развития, который включает классическую экстрофию мочевого пузыря, эписпадию, клоакальную экстрофию и ещё несколько вариантов. Считается, что каждая из этих аномалий — результат одной и той же по своей природе эмбриональной ошибки (дефекта).
Каудальная миграция мембраны клоаки — перегородки, отделяющей полость задней/каудальной кишки зародыша происходит в первом триместре примерно в то же время, когда созревает передняя брюшная стенка. Мезенхима (зародышевая соединительная ткань) не переходит из одного клеточного кожного слоя нижней брюшной стенки в другой, что приводит к нестабильности клоакальной мембраны.
Преждевременный разрыв мембраны клоаки приводит к этому комплексу «подпупочных» аномалий. При этом разрыв клоакальной мембраны после полного разделения «уретро-половой» части от желудочно-кишечного тракта приводит к классической экстрофии мочевого пузыря, а если повреждение мембраны происходит до того, как спускается эта уро-ректальная перегородка, тогда это приводит к вывороту нижнего уретрального тракта и части желудочно-кишечного тракта (клоакальная экстрофия).
Вероятность [ править | править код ]
Экстрофия считается довольно редким пороком и в среднем рождается 1 ребёнок с экстрофией на 30 000 новорождённых (частота может колебаться от 10 000 до 50 000). Тем не менее она может повторяться в семье. Так, вероятность рождения ещё одного ребёнка с экстрофией у тех же родителей по данным ABC составляет 1 к 100, а вероятность рождения ребёнка с экстрофией у экстрофика составляет 1 к 70. Кроме того вероятность рождения мальчика с экстрофией в 2-3 раза превышает вероятность рождения девочки с экстрофией.
Экстрофия может встречаться у близнецов, но если они разнояйцевые, неизвестны случаи, чтобы оба ребёнка были затронуты.
Клоакальная экстрофия [ править | править код ]
Вероятность рождения ребёнка с клоакальной экстрофией составляет 1 к 200 000 живых новорождённых и гораздо меньше среди девочек. Это нарушение гораздо сложнее классической формы экстрофии и требует очень серьёзной оценки ассоциированных пороков развития нервной системы, верхней части мочевыводящей системы и желудочно-кишечного тракта. С большой вероятностью может потребоваться регулярная катетеризация.
Степень экстрофии [ править | править код ]
Степень экстрофии зависит от того, насколько велика или мала площадка экстрофированного мочевого пузыря. Считают, что экстрофия включает в себя спектр состояний от «простой» эписпадии до клоакальной экстрофии, где-то посередине по степени тяжести находится классическая форма экстрофии. Кроме того экстрофия может быть «частичной» (без эписпадии), может быть два пузыря (один «нормальный», а второй экстрофированный), а иногда с экстрофией у ребёнка могут быть так называемые «сочетанные» патологии.
Лечение экстрофии [ править | править код ]
Лечение экстрофии хирургическое. План лечения зависит от степени и типа порока. Каждый план лечения очень индивидуален, так как нет двух детей с экстрофией, полностью идентичных. Лечение экстрофии у детей значительно эволюционировало и продолжает совершенствоваться.
Последние 3 десятилетия пластика мочевого пузыря стала довольно распространенным вмешательством, особенно в связи с тем, что все более часто появлялись сообщения об осложнениях операций отведения мочи в кишку. Однако добиться удержания мочи у большинства пациентов с экстрофией мочевого пузыря, остается по-прежнему очень сложной проблемой, решить которую чрезвычайно трудно.
Этапы лечения [ править | править код ]
В настоящее время лечение может включать серию операций в течение нескольких лет — так называемая «поэтапная реконструкция». Время, вид и характер операций, которые потребуются, зависят от конкретной ситуации и могут различаться в каждом конкретном случае.
Классическими этапами лечения экстрофии являются:
- Первичное закрытие экстрофии. Мочепузырную площадку моделируют таким образом, чтобы сформировать шар (мочевой пузырь), который мог бы держать мочу, его помещают внутрь таза, закрывают переднюю брюшную стенку. Выполняют первичное удлинение кавернозных тел у мальчиков. Может быть выполнено сведение лонных костей (аппроксимация либо остеотомия). В настоящее время считается, что сведение лона не всегда является обязательной процедурой, и может быть выполнено по показаниям при большом диастазе лонных костей.
- Пластика половых органов может быть выполнена в разное время у девочек и у мальчиков. У девочек пластика половых органов и уретры (реконструкция эписпадии) может быть выполнена одновременно с закрытием мочевого пузыря на первом этапе. У мальчиков фалло и уретропластика обычно выполняется между первым и вторым годами жизни, но может быть выполнена и позже. Некоторые хирурги предпочитают выполнять данный этап одновременно с первым.
- Пластика шейки мочевого пузыря позволяет достичь контроля над мочеиспусканием. Обычно выполняется в возрасте не ранее 5-6 лет при достаточном объёме мочевого пузыря (не менее 80-100 мл) . Также во время этой операции проводят пересадку мочеточников для предотвращения пузырномочеточникового рефлюкса.
Аугментация (увеличение) мочевого пузыря кишечным лоскутом и необлэддер [ править | править код ]
Если очевидно, что качество мочевого пузыря неудовлетворительное, что он не растет и не может выполнять свою прямую функцию, тогда выполняется аугментация. Аугментация подразумевает увеличение мочевого пузыря (или формирование полностью нового пузыря) из ткани кишечника (толстой или тонкой, очень редко желудка или мочеточников). Если мочепузырная площадка слишком мала, то выполняется полностью новый мочевой пузырь из кишечной ткани (необлэддер).
При этом требуется постоянная катетеризация через катеризационный канал (сухая удерживающая стома).
Медицина не стоит на месте и методы проведения аугментации продолжают совершенствоваться с целью достичь наилучшего результата у детей.
Существует несколько вариантов аугментации и их особенности необходимо обсуждать с оперирующим хирургом.
Удерживающая (континентная) стома [ править | править код ]
Удерживающая стома — это сухая стома, представляющая собой трубчатый орган (канал), соединяющий мочевой пузырь с поверхностью живота.
Она нужна для опорожнения мочевого пузыря в случаях, когда пациент не может опорожнять мочевой пузырь естественным транстуретральным способом. Также она нужна в случаях, если пациент имеет остаточную мочу в больших количествах.
Процедуры чистой первичной катетеризации проводятся несколько раз в день (обычно 5-6), являются безболезненными.
Также требуются регулярные промывания мочевого пузыря через стому для снижения рисков инфекций, образования камней и онкорисков, т.к. аугментация мочевого пузыря и катетеризация являются факторами риска данных состояний.
Первичная пластика мочевого пузыря [ править | править код ]
Цели первичного закрытия мочевого пузыря следующие:
- Ротация безымянных костей для сведения лонных костей и замыкания диафрагмы таза.
- Закрытие пузыря и смещение его в заднее положение в полость малого таза.
- Обеспечение свободного выделения мочи через уретру.
- Мобилизация кавернозных тел от костей таза для первичного удлинения полового члена.
- Закрытие дефекта передней брюшной стенки.
В случае рождения ребёнка с экстрофией мочевого пузыря, в соответствии с международными стандартами, коррекцию данного порока целесообразно выполнить в ранние сроки (первые 2—3 суток после рождения). Столь ранние операции обусловлены возможностью сведения костей лона у больных с экстрофией мочевого пузыря без остеотомии (пересечения подвздошных костей) — пока кости остаются пластичными. Сведение лонных костей обеспечивает лучший эффект удержания мочи, что является наиболее сложной задачей подобных операций.
Оперативные вмешательства в более поздние сроки, через 1 месяц и далее требуют проведения той же операции в сочетании с остеотомией по типу Хиари, что значительно травматичнее и сопровождается в несколько раз более сложным и продолжительным восстановительным периодом.
Именно поэтому во всем мире больные с экстрофией мочевого пузыря концентрируются в крупных клиниках имеющих большой опыт проведения подобных операций. Данный подход позволяет достигнуть лучших результатов лечения столь тяжёлой патологии [2] .
Экстрофия мочевого пузыря – это тяжелая врожденная аномалия развития, при которой отмечается дефект передней брюшной стенки и выпадение слизистой оболочки мочевого пузыря наружу.
Причины экстрофии мочевого пузыря
Экстрофия мочевого пузыря – это не самое частое заболевание в урологии, но так как оно дает очень серьезные осложнения, его изучение в клинике урологических заболеваний является обязательным. Единственного причинного фактора экстрофии мочевого пузыря нет. В развитии заболевания принимает участие множество внутренних и внешних причин, которые могут реализовываться далеко не у каждого человека.
Прежде всего, у беременных женщин необходимо определить уровень гормонов, так как именно дисгормональные нарушения довольно часто становятся причинами развития врожденных аномалий. Сахарный диабет, опухоль гипофизарной железы, гиперплазия надпочечников, тиреотоксикоз – далеко не все заболевания, которые могут быть причинами развития экстрофии мочевого пузыря.
Среди внешних факторов необходимо выделить курение, употребление алкогольных напитков, эмбриотоксические инфекции, действие некоторых химических веществ и медицинских препаратов. Кроме этого, с целью предупреждения развития экстрофии мочевого пузыря беременным женщинам рекомендуется избегать воздействия радиоактивного излучения.
Большое значение в развитии экстрофии мочевого пузыря ученые отводят травматическим повреждениям. По их мнению, травма – это наиболее частый причинный фактор развития не только экстрофии, но и множества других врожденных аномалий мочевой системы.
Симптомы экстрофии мочевого пузыря
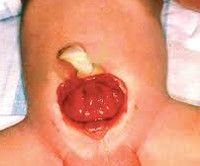
Экстрофия мочевого пузыря – это заболевание с яркой выраженной клинической симптоматикой. В первую очередь, оно характеризуется отсутствием передней брюшной стенки в нижнем отделе живота и отсутствием передней стенки мочевого пузыря. Таким образом, на поверхность выпадает сразу слизистая оболочка задней стенки мочевого пузыря. Естественно, что при этом моча, которая поступает из почек, выделяется не по мочеиспускательному каналу, а через дефект попадает наружу.
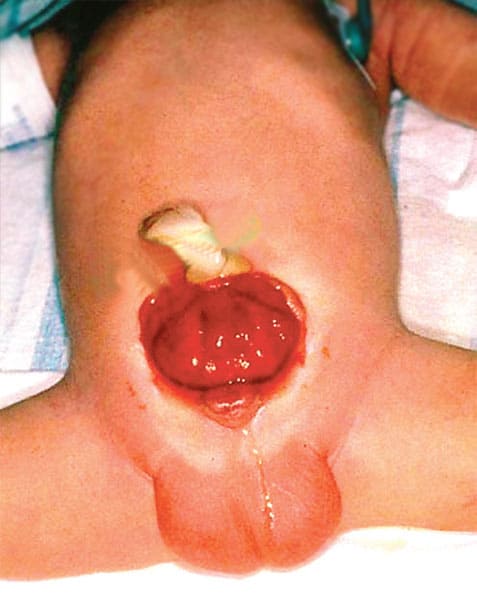
Экстрофия мочевого пузыря
Постоянное раздражение кожи вокруг дефекта мочевого пузыря сразу же вызывает ее воспаление. Клинически это характеризуется покраснением и сильным зудом. Но поскольку ребенок очень маленький, зуд его кожи проявляется ухудшением общего состояния, раздражительностью, отказом от груди и плохим набором веса.
Говорить о необходимости обращения к урологу при такой патологии глупо, поскольку она в 100 процентов случаев диагностируется в родильном отделении, откуда малыш направляется на хирургическое лечение в урологический стационар.
Диагностика экстрофии мочевого пузыря
В связи с характерной клинической картиной заболевания, диагностика патологии не составляет особых трудностей. Правда, чтобы переубедится в том, что дефект ведет именно в полость мочевого пузыря, а не, скажем, в живот, необходимо провести некоторые дополнительные исследования. Начать необходимо с исследования выделяемого из дефекта передней брюшной стенки. При экстрофии мочевого пузыря в анализах выделяется моча, в том время как при других патологиях может быть найдена перитонеальная жидкость или серозный экссудат.
Очень информативным методов в данной ситуации необходимо считать цистоскопию. Аппарат в данном случае вводится не через мочеиспускательный канал, а непосредственно в дефект стенки мочевого пузыря. Это позволяет оценить размеры дефекта, а также определить его расположение по отношению к другим важным анатомическим образованиям, типа отверстия мочеточника или уретры.
Поскольку экстрофия мочевого пузыря может ассоциироваться с другими серьезными патологиями внутренних органов, ребенку необходимо провести ряд дополнительных исследований на выявление последних. К примеру, с помощью УЗИ можно выявить патологию таких органов как почки, печень и селезенка. Помимо этого, используется компьютерная томография и эндоскопическое исследование.
Обязательно необходимо проводить генетическое обследование ребенка, поскольку экстрофия мочевого пузыря довольно часто может быть симптомом какого-то генетического заболевания, типа синдрома Дауна или Эдвардса. Конечно лучше, если этот генетический анализ будет проведен еще во время беременности.
Лечение экстрофии мочевого пузыря
Естественно, что подобная аномалия развития поддается исключительно хирургической коррекции. Пластическая операция, выполняемая при экстрофии мочевого пузыря, всегда очень сложная и грозит летальным исходом пациенту. Необходимо отметить, что для того, чтобы закрыть дефект передней брюшной стенки у ребенка, не всегда хватает собственных тканей, поэтому необходимо применять разнообразные оперативные методики.
Классически первый этап оперативного лечения заключается в ликвидации дефекта стенки мочевого пузыря. После этого, если хватает собственных тканей брюшной стенки, закрывается и дефект последней. Если отверстие в животе оказывается слишком большим и невозможно так натянуть ткани, чтобы закрыть его, временно применяется стерильная полиэтиленовая пленка.
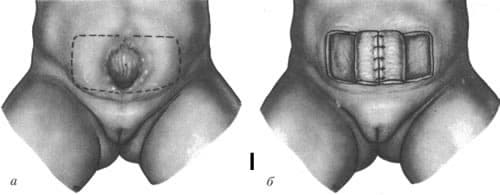
Оперативное лечение экстрофии
Спустя некоторое время, когда передняя брюшная стенка начнет немного покрывать полиэтиленовую пленку, проводится повторное оперативное вмешательство. В ходе последнего выполняется удаление синтетического материала и натягивание кожи и тканей на дефект передней брюшной стенки. Необходимо отметить, что не всегда можно провести операцию в два этапа. Обычно их бывает намного больше.
После операции и во время жизни с синтетическим имплантом необходимо проводить активную антибактериальную терапию, поскольку существует очень высокий риск вторичного инфицирования. Как правило, детям назначается сразу три группы антибактериальных средств. Чаще всего специалисты советуют использовать комбинацию цефалоспоринов и фторхинолонов с аминогликозидами. Ни отпускаются в аптеке по назначению врача, а детям вводятся в условиях стационара внутривенно или внутримышечно.
Реабилитация после болезни
Люди, родившиеся с подобным пороком развития, нуждаются в профилактическом лечении мочеполовой системы на протяжении всей жизни. Им рекомендуется ежегодно посещать такие минеральные курорты как Моршин или Поляна. Кроме этого, крайне важно периодически проходить полный инструментальный осмотр у уролога, так как даже после успешно проведенного оперативного вмешательства, может отмечается множество отдаленных осложнений.
Особенности питания и образ жизни
Пожизненное профилактическое лечение касается и питания человека. Таким людям запрещается употреблять соленые, острые или перченые продукты. Кроме этого, они обязаны контролировать свой водный режим, так как излишнее употребление жидкости грозит развитием почечных осложнений.
Что касается образа жизни, то он, прежде всего, касается того момента, когда ребенок обязан жить с полиэтиленовой пленкой вместо передней брюшной стенки. В это время родителей необходимо научить правильно ухаживать за ребенком. Сам имплант, как таковой, в особом уходе не нуждается, но необходимо предупреждать его механические повреждения. Если ребенок беспокойный, то ему необходимо прикрыть животик мягким одеялом, чтобы он не смог сам себе навредить. Ежедневно необходимо тщательно осматривать переднюю брюшную стенку на предмет пропускания жидкости. При выявлении малейшей негерметичности, необходимо немедленно обращаться к урологу. Как правило, дефект удается устранить без оперативного вмешательства, хотя довольно часто он становится причиной внеплановой операции.
Лечение народными средствами
Поскольку дети с экстрофией мочевого пузыря с самого рождения не покидают медицинские учреждения, они просто физически не могут попасть в руки народных целителей. Это идет только им на пользу, поскольку страшно даже представить, что могло бы случиться с ребенком, нуждающемся в немедленной операции, который попал в руки знахаря.
Осложнения экстрофии мочевого пузыря
Количество осложнений данного заболевания зависит от момента проведения оперативного вмешательства. В первую очередь, врачам необходимо опасаться гипотермии, то есть излишней потери тепла. Это происходит, в первую очередь, из-за того, что дефект передней брюшной стенки, лишенный кожи, является очень хорошим проводником тепла. Чтобы предупредить гипотермию в первые часы после операции, ребенка необходимо немедленно переложить в кувез. Это прибор, который являет собой стеклянный колпак, способен поддерживать необходимую для ребенка температуру и влажность воздуха.
Второй опасностью, которая подстерегает малыша с экстрофией мочевого пузыря сразу после рождения, являются септические осложнения. Дефект передней брюшной стенки – это входные ворота для патогенной инфекции, которой просто полно в роддоме, первом месте обитания маленького пациента. Поэтому всем больным необходимо в первый же день после рождения начать курс антибактериальной профилактики, для того, чтобы избежать развития, сначала перитонита, а потом и сепсиса.
Кроме этого, выделяют и вторичные осложнения, которые развиваются уже после операции. В первую очередь, это спаечная болезнь. Из-за большого количества травматических операций, в брюшную полость выпадает огромное количество фибрина, который со временем превращается в фиброзные спаечные тяжи. Это может приводить к сильному болевому синдрому и кишечной непроходимости в будущем.
Профилактика экстрофии мочевого пузыря
Профилактикой данного заболевания необходимо заниматься еще до момента рождения ребенка. В первую очередь, это должна быть медико-генетическая консультация, которая дает возможность определить такие хромосомные патологии, как синдром Дауна или Эдвардса. Естественно, что при вынесении подобного диагноза, наиболее сложная задача предстоит родителям. Они обязаны решить, оставлять ребенка или нет.
Кроме этого, необходимо обследоваться на все эмбриотоксические инфекции. К ним относится герпес, краснуха, сифилис, токсоплазмоз и цитомегаловирус. Если подобные заболевания выявлены во время беременности, то женщине необходимо прописать курс соответственного лечения. Вместе с этим, необходимо следить за тем, чтобы во время беременности не поддаваться таким патологическим воздействиям, как курение, употребление алкоголя и наркотических веществ.
Ред. врач уролог, сексолог-андролог Плотников А.Н.
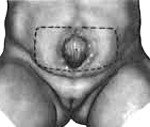
Экстрофия мочевого пузыря – порок развития мочеполовой системы, при котором формирование мочевого пузыря и передней брюшной стенки в его проекции остается незавершенным. С рождения наблюдается открытая и вывернутая наружу слизистая оболочка задней стенки мочевого пузыря, а также постоянное отделение и стекание мочи из открывающихся в нижней части органа протоков мочеточников. Экстрофия мочевого пузыря часто сочетается с пороками наружных и внутренних половых органов, мочеточников и почек. Диагностируется по характерным внешним признакам, дополнительно проводится рентгенологическое и УЗИ-обследование. Лечение оперативное, выполняются реконструктивно-пластические и заместительные операции.
Общие сведения
Экстрофия мочевого пузыря – одна из наиболее часто встречаемых аномалий развития мочеполовой системы. Частота в популяции – 1 случай на 30-50 тысяч новорожденных, примерно 1/5 часть пациентов имеет сочетанные пороки развития. В большей степени страдают мальчики, по данным разных авторов распространенность патологии среди них в 2-6 раз выше, чем среди девочек. Специалисты в сфере педиатрии и хирургии сталкиваются с большими трудностями в лечении экстрофии мочевого пузыря, хотя первые операции для коррекции этой аномалии были предложены еще в 1960-х годах. Реконструкция и пластика не приводят к излечению. Сохраняющееся недержание мочи и кала значительно ухудшает качество жизни ребенка, а частые восходящие инфекции становятся причиной хронической почечной недостаточности, представляющей серьезную опасность для жизни.

Причины экстрофии мочевого пузыря
Конкретной причины данной аномалии развития не выявлено, патология считается мультифакториальной. Доказана генетическая предрасположенность к некоторым сочетанным порокам органов брюшной полости, в числе которых присутствует и экстрофия мочевого пузыря. Кроме того, повышает риск развития аномалии воздействие различных токсических и инфекционных агентов во время беременности, в частности, курение, внутриутробные инфекции, некоторые медикаменты и т. д. Травмы плода также могут способствовать нарушению правильного эмбриогенеза с развитием пороков.
Основной патогенетический момент экстрофии мочевого пузыря – задержка обратного развития клоакальной перегородки, которая препятствует внедрению мезодермального листка между наружным и внутренним эмбриональными слоями. Это приводит к тому, что процесс формирования стенок мочевого пузыря оказывается незавершенным, и орган остается открытым и вывернутым наружу. Описанные процессы в норме протекают на 4-6 неделе эмбрионального развития, поэтому воздействие тератогенных факторов наиболее опасно в самом начале беременности. Впрочем, это касается не только экстрофии мочевого пузыря, но и большинства пороков развития.
Симптомы экстрофии мочевого пузыря
Проявления порока визуально заметны сразу после рождения. Педиатр обратит внимание на ярко-красную слизистую оболочку мочевого пузыря, которая замещает отсутствующую часть передней брюшной стенки. Слизистая, как правило, имеет обычную морфологию, но возможно и псевдопапилломатозное изменение. В нижней части заметны отверстия мочеточников, из которых постоянно выделяется моча. С течением времени основной проблемой при экстрофии мочевого пузыря становится раздражение окружающих тканей мочевыми солями, постоянная мацерация вокруг открытого участка и в области бедер. Инфицирование слизистой оболочки мочевого пузыря является причиной восходящей инфекции мочеточников и почек.
Экстрофия мочевого пузыря часто сочетается с расщеплением мочеточников. Кроме того, экстрофии всегда сопутствует расхождение лобкового симфиза. Это приводит к тому, что прикрепляющиеся к нему аноректальные мышцы, которые в норме удерживают наружный анальный сфинктер, начинают его растягивать. У больных он располагается в поперечном направлении и ближе к уретре по сравнению с нормой. Поэтому одним из признаков экстрофии мочевого пузыря является недержание кала. Вследствие анатомических различий у мальчиков и девочек наблюдаются разные изменения в соседних органах. У мальчиков встречается расщепление пещеристых тел или их редукция, у девочек – расщепление клитора, аномалии развития влагалища.
Диагностика и лечение экстрофии мочевого пузыря
В последние годы активно развиваются методы антенатальной диагностики данного порока. Экстрофия мочевого пузыря может быть заметна уже на втором УЗИ-скрининге, однако такое случается не всегда. Часто аномалия развития обнаруживается только после рождения. Поскольку симптоматика специфична, диагноз не вызывает сомнений. Обязательно проведение рентгенографии брюшной полости для выявления сочетанных пороков, в первую очередь, в мочевыделительной системе, но также в кишечнике и спинном мозге (наиболее характерные сочетания с экстрофией мочевого пузыря). С этой же целью проводится УЗИ. Рекомендована экскреторная урография, которая позволяет убедиться в целостности и правильном развитии мочеточников и почек.
Лечение оперативное. Тип операции зависит от степени экстрофии мочевого пузыря, а именно – от размеров вывернутой части органа и, соответственно, отсутствующего сегмента передней брюшной стенки, а также от сопутствующих пороков развития. Если размер дефекта не превышает 4 см, проводится реконструктивно-пластическое вмешательство, цель которого – закрытие дефекта с помощью близлежащих тканей и восстановление целостности мочевого пузыря. Этого достаточно, поскольку гистологически орган развит правильно, несмотря на патологию в анатомии.
В случае больших размеров дефекта создается искусственный мочевой пузырь, который может выполнять функцию резервуара и опорожняться по желанию. Также часто мочеточники выводятся в сигмовидную кишку, это обязательная мера в случае их расщепления. Большую проблему для хирургов представляет расхождение костей таза при экстрофии мочевого пузыря. Именно этот факт является причиной большинства неустранимых осложнений, в частности, недержания мочи и кала. Накопленный врачебный опыт говорит о высокой частоте неудовлетворительных результатов операций, что связано с большим количеством сочетанных пороков и значительным дефектом передней брюшной стенки.
Прогноз и профилактика экстрофии мочевого пузыря
Прогноз для выздоровления сомнительный. Неоперированные пациенты редко доживают до 10 лет. Что касается успеха оперативного лечения, то 20-80% проведенных вмешательств приводят лишь к незначительному улучшению. Нарушения уродинамики продолжают прогрессировать, сохраняется недержание. Риск развития восходящей инфекции остается высоким. Профилактика экстрофии мочевого пузыря возможна в антенатальном периоде, еще лучше – на этапе планирования беременности, чтобы максимально исключить воздействие тератогенных факторов, особенно на этапе закладки основных органов и систем, то есть в первые 4-8 недель внутриутробного развития.
